Innhold i artikkelen
Lårhalsen
 Oversikt lår, hofte, bekken
Oversikt lår, hofte, bekkenLårbeinet (femur) består av leddhodet, lårhalsen, trokanterområdet, skaftet og kondylene i kneleddet. Leddhodet (caput) er kuleformet og ligger inne i en halvmåneformet leddskål i hoftebeinet (hofteskålen eller acetabulum). Lårbeinet har en vinklet form. Fra hofteskålen i bekkenbeinet går lårbeinet skrått utover ca. 10 cm før det vinkles rett nedover. Partiet fra leddhodet og til der lårbeinet vinkles nedover, er lårhalsen. Vinkelområdet kalles trokanter.
Lårhalsbrudd
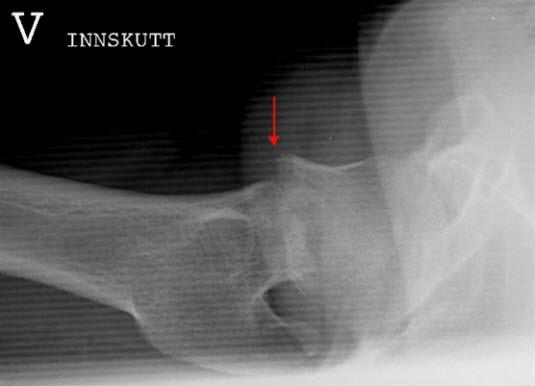
Lårhalsbrudd innebærer som navnet sier, et brudd på lårbeinets lårhals (forekommer hos 55 prosent) eller i trokanterområdet (45 prosent). Avhengig av hvor lårbeinet brekker, inndeles hoftebrudd i flere undertyper (se figurene nedenfor). Den viktigste inndelingen er at det skilles mellom brudd med og uten feilstilling (dislosering).
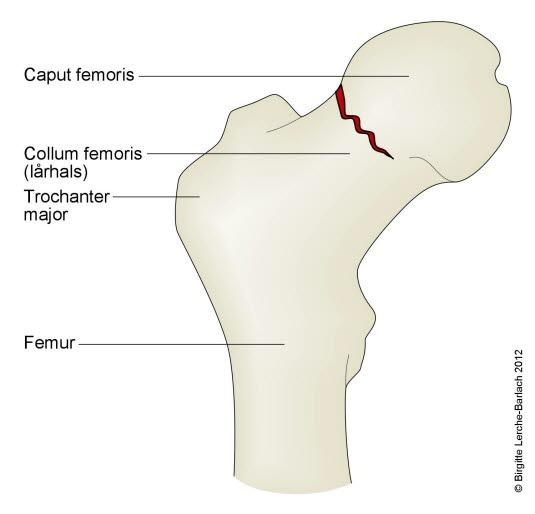
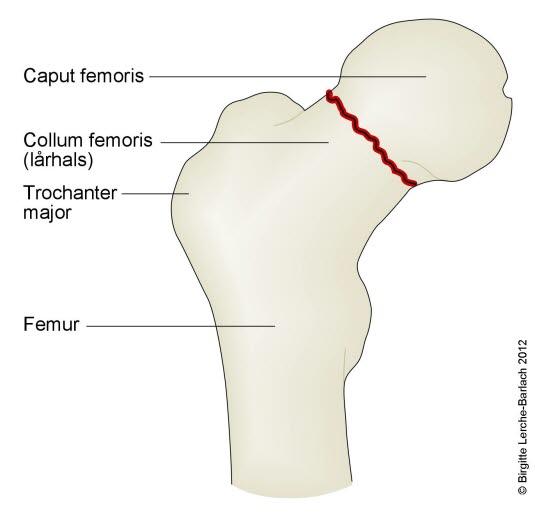
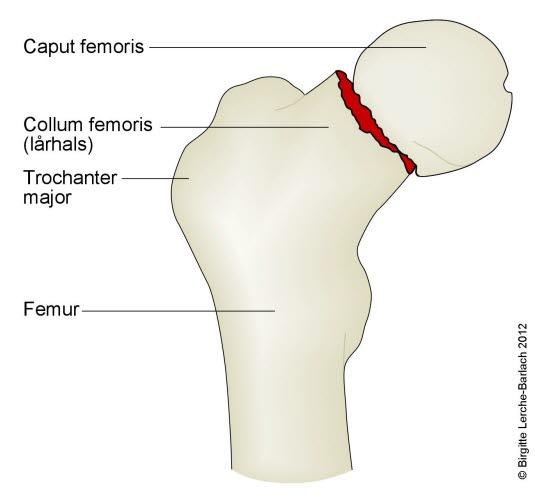
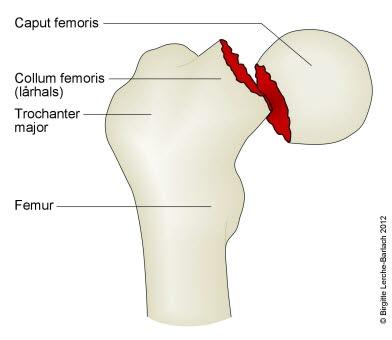
Ikke alle brudd fører til knekkdannelse mellom de to bruddendene. Det hender også at bruddet fører til at de to beinendene stukes sammen (innkilte brudd) slik at bruddet er forholdsvis stabilt og ikke kommer ut av stilling. Slike brudd kan være vanskelige å se på røntgen.
Hvem får lårhalsbrudd?
Lårhalsbrudd rammer først og fremst eldre mennesker. Gjennomsnittsalder for de med hoftebrudd er 83 år og 75 prosent er kvinner. Lårhalsbrudd ses sjelden før 50-årsalderen. Bare ca. 4 prosent av pasientene er under 60 år, og de fleste av disse har en eller flere risikofaktorer som lav beintetthet og/eller falltendens. Antall nye hoftebrudd fordobles for hvert 5-års alderstrinn etter fylte 50 år. Det forekommer omtrent 10.000 hoftebrudd hvert år i Norge, 55 prosent av disse er lårhalsbrudd, 45 prosent er trokanterbrudd. I industrialiserte land er risikoen for å få hoftebrudd i løpet av livet 18 prosent hos kvinner og 6 prosent hos menn. Forekomsten av hoftebrudd har økt de siste 25 årene og fortsetter å øke fordi antallet eldre øker.
Hos eldre oppstår de aller fleste brudd etter fall i hjemmet. Det er to viktige risikofaktorer som gjør eldre ekstra utsatte for å få hoftebrudd: de har lettere for å falle og de har beinskjørhet som gjør at bein oftere brekker. Kvinner har som regel mer uttalt beinskjørhet enn menn, og det synes å forklare hvorfor de er mer utsatte for å få hoftebrudd. Eldre som har slitasjegikt i hofta, får sjeldnere hoftebrudd, sannsynligvis fordi forkalkningene beskytter noe mot brudd.
Andre forhold som øker risikoen for hoftebrudd, er en inaktiv livsstil, røyking, bruk av medikamenttypen kortikosteroider, diabetes og opphopning av beinskjørhet i familien.
Tegn på lårhalsbrudd
Sykehistorien er ofte typisk. En eldre person har falt og har fått smerter i den ene hofta. Ved feilstilling i bruddet er det aktuelle beinet opprykket, forkortet og utadroteret, og ved bevegelse av beinet vil det være smerte i hofteregionen. Forsiktig banking under foten vil også kunne gi smerter i hofta. Noen ganger er bruddet stuket så godt sammen, at det er lite å finne utover smerter.
En del pasienter med hoftebrudd har vært alene og har kanskje ligget i flere timer før de er blitt funnet. De kan derfor være nokså forkomne og enkelte har pådratt seg liggesår.
Hvordan stilles diagnosen lårhalsbrudd
Ved hjelp av røntgen stilles en sikker diagnose i 95 prosent av tilfellene. Røntgen er også avgjørende for å finne ut hvilken type brudd det er, og dermed hvordan bruddet best kan behandles. Siden de aller fleste må opereres, tas det før operasjonen også røntgenbilde av lunger og hjerte, hjertekardiogram (EKG) og enkle blodprøver. Disse undersøkelsene tas rutinemessig på alle eldre som skal opereres. En operasjon er alltid en belastning på menneskekroppen, og det er viktig å forsikre seg om det ikke foreligger andre sykdommer som kan skape problemer under operasjonen.
Det hender at røntgenbildet av hofta er normalt, selv om det foreligger et brudd. Det skjer av og til ved de innkilte bruddene. Ved sterk mistanke om hoftebrudd, men normalt røntgen, tas det MR- eller CT-bilde. Eventuelt tas nytt røntgenbilde en uke senere.

Behandlingen
Formålet med behandlingen er å få satt bruddet på plass og festet det slik at det er stabilt. Dette reduserer også smerten. Til dette kreves operasjon. Det ideelle tidspunktet for en slik operasjon er innen 24 timer etter uhellet. Ny kunnskap tyder på at det ikke er noen grunn til å forsere inngrepet innen de første 24 timene. Snarere er det argumenter for å ta seg tid til å utrede og forbehandle pasienten, for eksempel korrigere væske- og elektrolyttforstyrrelser, for deretter å operere på dagtid med uthvilt og kompetent personale. En ventetid på over to døgn ser derimot ut til å være uheldig.
Ulike former for bedøvelse brukes. Hos skrøpelige pasienter vil man ofte unngå narkose, fordi det kan utgjøre en ekstra belastning. Istedet kan man sprøyte inn bedøvelse i ryggen rundt ryggmargen - såkalt spinal- eller epiduralbedøvelse. Da er man våken under operasjonen, og belastningen på hjerte-kar systemet er mindre.
Ved brudd uten feilstilling er det enighet om at behandlingen skal være skruer eller nagler uansett alder. For brudd med feilstilling, derimot, anbefales det hos eldre pasienter å sette inn protese (gjøre leddplastikk). Dersom pasienten har hatt plager med hofta før skaden skjedde, settes det inn halvprotese (bare leddhodet skiftes). For friskere eldre settes inn totalprotese (skifter både leddhode og leddskål). Om det foreligger hofteleddsartrose (slitasjegikt), skal pasienten også ha totalprotese. I Norge brukes hemiproteser i over 90% av primære proteseoperasjoner ved akutt hoftebrudd
Unge, friske pasienter under 60-65 år bør behandles med skrue og/eller nagler (osteosyntese) uavhengig av grad av feilstilling.
Også innkilte brudd bør opereres for å stabilisere bruddspalten og sikre at pasienten kan komme seg raskt ut av sengen og starte rehabilitering. De viktigste komplikasjonene (blodpropp, lungebetennelse og død) øker raskt dersom pasienten ikke kan mobiliseres.
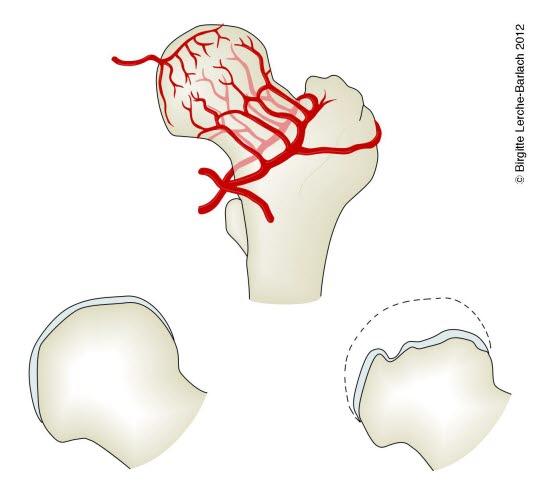
Brudd nær leddhodet til lårbeinet kan medføre at blodforsyningen til leddhodet skades. På sikt vil det føre til at leddhodet smuldrer opp (caputnekrose), noe som gjør det umulig å gå på dette beinet. Ut fra bruddtypen kan ortopeden forutsi en slik utvikling. Ortopeden vil i slike tilfeller fjerne leddhodet og deler av lårhalsen og sette inn en protese, en kunstig lårhals og leddhode i lettmetall.
Forebygging av blodpropp
Risikoen for blodpropp er betydelig ved et lårhalsbrudd. Uten ekstra tiltak vil halvparten av pasienten få blodpropp. Derfor gis det forebyggende behandling med blodfortynnende medisin, enten i form av sprøyter med lavmolekylært heparin eller som tabletter med dabigatran, apiksaban eller rivaroksaban. Denne behandlingen bør vare i 10 dager.
Opptrening etter lårhalsbrudd
Det er svært viktig at eldre med hoftebrudd ikke blir liggende i dagevis etter operasjonen. Blir pasienten liggende eller sittende i ro, øker risikoen for å få blodpropp betydelig. Og blodpropp kan være en livstruende komplikasjon. Derfor skal pasienten opp og gå som regel dagen etter operasjonen. Belastning av beinet gjør dessuten at bruddet gror raskere.
Også etter utskrivingen fra sykehuset er det viktig at pasienten fortsetter å være i aktivitet. Da vil pasienten raskere gjenvinne sin tidligere førlighet og risikoen for komplikasjoner blir mindre.
Prognose
De aller fleste kommer seg greitt etter et hoftebrudd, men opptil 1 av 4 av tidligere selvhjulpne pasienter blir pleiepasienter og halvparten får redusert gangfunksjon. Det er også en del eldre mennesker som dør i forløpet av et hoftebrudd. Dels fordi de var skrøpelige i utgangspunktet, og dels på grunn av komplikasjoner knyttet til bruddet og operasjonen. For eldre med hoftebrudd er dødeligheten etter ett år ca. 25 prosent. De som i utgangspunktet er friske og oppegående, har imidlertid ikke økt dødelighet sammenliknet med jevnaldrende uten brudd. Et hoftebrudd er uansett en dramatisk begivenhet for den som rammes og innebærer en risiko for tap av funksjon og økt avhengighet
Blodpropp og lungebetennelse er de vanligste årsakene til at eldre dør. En del blir akutt forvirret og desorienterte etter skaden, inngrepet og sykehusoppholdet. Dette er ikke noe som er spesielt for hoftebrudd, det er noe som kan skje ved enhver større hendelse hos et eldre menneske.
Prognosen er avhengig av hvor frisk pasienten var før uhellet skjedde, typen brudd og alder. Forvirring etter operasjonen som går over i en kronisk forvirring, kan også bety at leveutsiktene blir dårligere.
Det hender at hofteopererte over tid får problemer med plater, skruer, nagler eller protese som ble brukt til å reparere bruddet. Metallbitene kan løsne, de kan trenge dypere inn i vevet og de kan gi vedvarende smerter. I slike tilfeller kan det bli aktuelt å gjøre ny operasjon.
Forebyggende tiltak
Særlig kvinner vil ha nytte av daglig inntak av kalsium (ca. 1200 mg) og vitamin D (600-800 IU) etter overgangsalderen. Det bremser utviklingen av beinskjørhet. En liter melk inneholder ca. 1000 mg kalsium, 1 barneskje tran inneholder 800 IU vitamin D.
Regelmessig mosjon, som å gå eller jogge, fremmer dannelsen av nytt beinvev og bedrer muskelmassen. All mosjon er nyttig. Det optimale er minst 30 minutter daglig 5 dager i uka.
Unngå røyking og større alkoholinntak.
Diskuter med legen din om det er behov for annen type medikamentell behandling.
Dette dokumentet er basert på det profesjonelle dokumentet Femur, hoftebrudd . Referanselisten for dette dokumentet vises nedenfor
- Norsk ortopedisk forening, Norsk geriatrisk forening og Norsk anestesiologisk forening. Norske retningslinjer for tverrfaglig behandling av hoftebrudd 2018. www.legeforeningen.no
- Frihagen F, Nordsletten L, Madsen JE. Hemiarthroplasty or internal fixation for intracapsular displaced femoral neck fractures: randomised controlled trial. BMJ 2007; 335: 1251-4. British Medical Journal
- Figved W, Opland V, Frihagen F et al. Cemented versus uncemented hemiarthroplasty for displaced femoral neck fractures. Clin Orthop Relat Res 2009; 467: 2426-35. PubMed
- Gjertsen JE, Vinje T, Engesaeter LB et al. Internal screw fixation compared with bipolar hemiarthroplasty for treatment of displaced femoral neck fractures in elderly patients. J Bone Joint Surg Am 2010; 92: 619-28. PubMed
- Stoen RO, Nordsletten L, Meyer HE et al. Hip fracture incidence is decreasing in the high incidence area of Oslo, Norway. Osteoporos Int 2012; 23: 2527-34. pmid:22246602 PubMed
- Søgaard AJ, Holvik K, Meyer HE, et al. Continued decline in hip fracture incidence in Norway: a NOREPOS study. Osteoporos Int. 2016 Jul;27(7):2217-2222. Epub 2016 Feb 22. PMID: 26902091. PubMed
- Rapport fra Nasjonal kompetansetjeneste for leddproteser og hoftebrudd (2020). Nettside besøkt januar 2021. nrlweb.ihelse.net
- Lofthus CM, Osnes EK, Meyer HE et al. Young patients with hip fracture: a population-based study of bone mass and risk factors for osteoporosis. Osteoporos Int 2006; 17: 1666-72. PubMed
- Parker M, Johansen A. Hip fracture. BMJ 2006; 333: 27-30. PubMed
- Ranhoff AH, Holvik K, Martinsen MI, Domaas K, Solheim LF. Older hip fracture patients: three groups with different needs. BMC Geriatr. 2010 Sep 18;10:65. PMID: 20849652. PubMed
- Sennerby U, Melhus H, Gedeborg R, et al. Cardiovascular diseases and risk of hip fracture. JAMA 2009; 302: 1666-73. Journal of the American Medical Association
- Khalili H, Huang ES, Jacobson BC, et al. Use of proton pump inhibitors and risk of hip fracture in relation to dietary and lifestyle factors: a prospective cohort study. BMJ 2012; 344: e372. BMJ (DOI)
- Bakken MS, Schjott J, Engeland A, et al. Antipsychotic Drugs and Risk of Hip Fracture in People Aged 60 and Older in Norway. J Am Geriatr Soc. 2016; 64(6): 1203-9. PMID: 27321599 PubMed
- Torbergsen AC, Watne LO, Wyller TB, et al. Vitamin K1 and 25(OH)D are independently and synergistically associated with a risk for hip fracture in an elderly population: a case control study. Clin Nutr. 2015 Feb;34(1):101-6. Epub 2014 Jan 29. PMID: 24559841. PubMed
- Chana R, Noorani A, Ashwood N, Chatterji U, Healy J, Baird P. The role of MRI in the diagnosis of proximal femoral fractures in the elderly. Injury 2006; 37: 185-9. PubMed
- Oka-Mayumi, Monu-Johnny UV. Americian J Roentgenolog 2004; 182: 283-8. PubMed
- Kirby MW, Spritzer C. Radiographic detection of hip and pelvic fractures in the emergency department. AJR Am Roentgenol 2010; 194: 1054-60. PubMed
- Parker MJ, Raghavan R, Gurusamy K. Incidence of fracture-healing complications after femoral neck fractures. Clin Orthop Relat Res 2007; 458: 175-9. PubMed
- Helsedirektoratet: Antibiotika i sykehus. 1.8. Ortopedisk kirurgi. Nettsiden besøkt 29.01.21. www.helsedirektoratet.no
- Norsk selskap for trombose og hemostase, Retningslinjer for antitrombotisk behandling og profylakse 2013. Nettside besøkt 14.03.21. app.magicapp.org
- The HEALTH Investigators. Total Hip Arthroplasty or Hemiarthroplasty for Hip Fracture. N Engl J Med 2019; 381:2199-2208 . www.nejm.org
- Gjertsen J-E. Should Total Hip Arthroplasty Be Used for Hip Fracture?. N Engl J Med 2019; 381:2261-2262. www.nejm.org
- Dolatowski FC, Frihagen F, Bartels S, et al. Screw Fixation Versus Hemiarthroplasty for Nondisplaced Femoral Neck Fractures in Elderly Patients: A Multicenter Randomized Controlled Trial. J Bone Joint Surg Am. 2019 Jan 16;101(2):136-144. PMID: 30653043. PubMed
- Grigoryan KV, Javedan H, Rudolph JL. Orthogeriatric care models and outcomes in hip fracture patients: a systematic review and meta-analysis. J Orthop Trauma 2014; 28: 49-55. pmid:23912859 PubMed
- Guay J, Parker MJ, Gajendragadkar PR, Kopp S. Anaesthesia for hip fracture surgery in adults. Cochrane Database of Systematic Reviews 2016, Issue 2. Art. No.: CD000521. DOI: 10.1002/14651858.CD000521.pub3. DOI
- Rodgers A, Walker N, Schug S et al. Reduction of postoperative mortality and morbidity with epidural or spinal anaesthesia: results from overview of randomised trials. BMJ 2000;321:1493-7. British Medical Journal
- Gillespie WJ, Walenkamp GHIM. Antibiotic prophylaxis for surgery for proximal femoral and other closed long bone fractures. Cochrane Database of Systematic Reviews 2010, Issue 3. Art. No.: CD000244. Cochrane (DOI)
- Rao SS, Cherukuri M. Management of hip fracture: The family physicin's role. Am Fam Physician 2006; 73: 2195-200. PubMed
- Holte K, Sharrock NE, Kehlet H. Pathophysiology and clinical implications of perioperative fluid excess. Br J Anaesth 2002;89:622-32. PubMed
- Avenell A, Handoll HHG. Nutritional supplementation for hip fracture aftercare in older people. Cochrane Database of Systematic Reviews 2010, Issue 1. Art. No.: CD001880. Cochrane (DOI)
- Eneroth M, Olsson UB, Thorngren KG. Nutritional Supplementation Decreases Hip Fracture-related Complications. Clin Orthop Relat Res 2006; 451: 212-7. PubMed
- McDonough CM, Harris-Hayes M, Kristensen MT, et al. Physical Therapy Management of Older Adults With Hip Fracture. J Orthop Sports Phys Ther. 2021 Feb;51(2):CPG1-CPG81. PMID: 33522384. PubMed
- Edelstein DM, Aharonoff GB, Karp A, Capla EL, Zuckerman JD, Koval KJ. Effect of postoperative delirium on outcome after hip fracture. Clin Orthop Relat Res 2004; 422: 195-200. PubMed
- Damany DS, Parker MJ, Chojnowski A. Complications after intracapsular hip fractures in young adults. A meta-analysis of 18 published studies involving 564 fractures. Injury 2005; 36: 131-41. PubMed
- Handoll HHG, Parker MJ. Conservative versus operative treatment for hip fractures in adults. Cochrane Database of Systematic Reviews 2008, Issue 3. Art. No.: CD000337. DOI: 10.1002/14651858.CD000337.pub2. The Cochrane Library
- Gjertsen JE, Engesaeter LB, Furnes O et al. The Norwegian Hip Fracture Register: experiences after the first 2 years and 15,576 reported operations. Acta Orthop 2008; 79: 583-93. PubMed
- Zlowodzki M, Brink O, Switzer J et al. The effect of shortening and varus collapse of the femoral neck on function after fixation of intracapsular fracture of the hip: a multi-centre cohort study. J Bone Joint Surg Br 2008; 90: 1487-94. PubMed
- Parker MJ, Gurusamy K. Internal fixation versus arthroplasty for intracapsular proximal femoral fractures in adults. Cochrane Database Syst Rev 2006; nr.4: CD001708. Cochrane (DOI)
- Guren E, Figved W, Frihagen F, Watne LO, Westberg M. Prosthetic joint infection-a devastating complication of hemiarthroplasty for hip fracture. Acta Orthop. 2017 Aug;88(4):383-389. Epub 2017 Mar 8. PMID: 28271919. PubMed
- Iversen PO, Sandset PM. Primærprofylakse mot DVT ved kirurgi og andre tilstander. I: Norsk legemiddelhåndbok, sist endret 08.11.2017.
- Feskanich D, Willett W, Colditz G. Walking and leisure-time activity and risk of hip fracture in postmenopausal women. JAMA 2003; 288: 2300-6. PubMed
- Guirguis-Blake JM, Michael YL, Perdue LA et al. Interventions to Prevent Falls in Older AdultsUpdated Evidence Report and Systematic Review for the US Preventive Services Task Force. JAMA 2018; 319: 1705-16. pmid:29710140 PubMed
- Kannus P, Parkkari J, Niemi S, et al. Prevention of Hip Fracture in Elderly People with Use of a Hip Protector. N Engl J Med 2000; 343: 1506-13. New England Journal of Medicine
- Roche JJW, Wenn RT, Sahota O, Moran CG. Effect of comorbidities and postoperative complications on mortality after hip fracture in elderly people: prospective observational cohort study. BMJ 2006; 331: 1374-6. British Medical Journal
- Roberts SE, Goldacre MJ. Time trends and demography of mortality after fractured neck of femur in an English population, 1968-98: database study. BMJ 2003; 327: 771-4. PubMed
- Meyer HE, Tverdal A, Falch JA et al. Factors associated with mortality after hip fracture. Osteoporos Int 2000; 11: 228-32. PubMed
- Colon-Emeric C, Kuchibhatla M, Pieper C, Hawkes W, Fredman L, Magaziner J et al. The contribution of hip fracture to risk of subsequent fractures: data from two longitudinal studies. Osteoporos Int 2003; 14: 879 - 83. PubMed
- Bahl S, Coates PS, Greenspan SL. The management of osteoporosis following hip fracture: have we improved our care? Osteoporos Int 2003; 14: 884 - 8. PubMed