Kronisk hjertesvikt
Hjertesvikt betegner en tilstand der hjertets pumpefunksjon er svekket i forhold til normalt nivå. Hjertet klarer ikke å pumpe tilstrekkelig med blod rundt i kroppen.

Sist oppdatert:
27. mars 2020
Innhold i artikkelen
Hva er hjertesvikt?
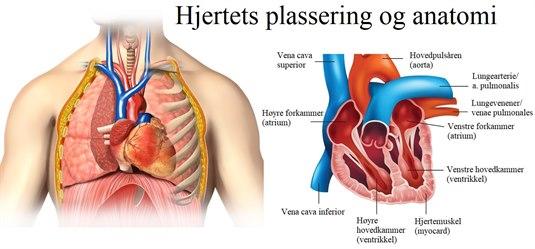 Normalt hjerte, forfra
Normalt hjerte, forfraHjertesvikt er en tilstand der hjertet er svekket slik at evnen til å pumpe blodet rundt i kroppen er dårligere enn normalt. Det betyr at enkelte organ får redusert blodtilførsel. De mest typiske plagene som oppstår, er tung pust og nedsatt fysisk yteevne. Ved lett grad av hjertesvikt merkes dette først ved anstrengelse, mens ved alvorlig hjertesvikt har man tung pust også i hvile. Ved fremskreden hjertesvikt vil man kunne merke at pusten blir tyngre når man legger seg ned, og den blir lettere i oppreist stilling. Etter hvert kan det utvikle seg hevelser i beina og ellers i kroppen. Andre symptomer er slapphet, økt trettbarhet, nedsatt matlyst.
Ca 50.000-100.000 har hjertesvikt i Norge. Cirka 10% av nordmenn over 75 år har hjertesvikt. Hjertesvikt er årsak til minst 5% av alle akutte sykehusinnleggelser i medisinsk avdeling.
Hjertesvikt, årsaker
Når vi er i bevegelse, øker forbrenningen i kroppen. De ulike kroppsdelene trenger da mer blod for å få nok oksygen og næring. Et friskt hjerte klarer å øke pumpeaktiviteten ved belastning, slik at blodsirkulasjonen blir tilfredsstillende. Et sykt hjerte er ikke i stand til dette, og tilstanden kalles da hjertesvikt.
Forskjellige typer hjertesykdom kan forårsake hjertesvikt. Den vanligste årsaken er et gjennomgått hjerteinfarkt. En del av hjertemuskelen er da død, og er erstattet av et stivt arrvev. Dette nedsetter hjertets pumpeevne. Mangeårig høyt blodtrykk vil også kunne slite på hjertet og føre til hjertesvikt. Av samme grunn kan feil på hjerteklaffene (aortastenose, aortainsuffisiens, mitralstenose, mitralinsuffisiens) gi hjertesvikt på grunn av økt belastning og slitasje av hjertemuskelen. Det finnes også en lang rekke tilstander som kan svekke hjertet, for eksempel diabetes, infeksjoner, høyt alkoholforbruk.
Animasjon av hjertesvikt
Hjertesvikt, diagnostikk
Diagnosen mistenkes på grunnlag av de typiske symptomene. Det vil bli tatt blodprøver for å kartlegge sykdommen, og røntgenundersøkelse av brystet er også aktuelt for å skille hjertesykdom fra lungesykdom med lignende plager. EKG viser oftest tegn til underliggende hjertesykdom. For bekreftelse av diagnosen er det nødvendig å foreta en ekkokardiografi,som er en ultralydundersøkelse av hjertet
Hjertesvikt, behandling
Lettere grader av hjertesvikt behandles i allmennpraksis. Ved uttalt og akutt oppstått hjertesvikt er det nødvendig med sykehusbehandling i en periode. Hensikten med behandlingen er å lindre symptomene, bedre livskvaliteten og øke livslengden.
Egenbehandling
Det er flere ting du selv kan gjøre:
- Spis mindre salt har lenge vært en anbefaling. Det bidrar til lavere blodtrykk, og det letter arbeidet for hjertet. Salt binder væske i kroppen, noe som øker belastningen på hjertet. Anbefalingen er at du skal være forsiktig med saltinntaket. Myndighetene anbefaler maksimalt 5 gram salt daglig.
- Vær forsiktig med alkohol. Avholdenhet er sannsynligvis gunstigst, men unngå i alle fall mer enn 2-3 alkoholenheter om gangen.
- Stump røyken.
- Det kan være nyttig å gå ned i vekt dersom du er overvektig.
- Fysisk aktivitet bør styres etter plagene. Klarer du regelmessig å mosjonere litt, er det nyttig. Men du bør ikke belaste mer enn det kroppen tillater.
Medikamentell behandling
Det finnes en rekke medikamenter som er effektive ved hjertesvikt. De viktigste medikamentgruppene er:
- ACE-hemmere og angiotensin II-antagonister (ARB) virker ved å utvide blodårene slik at blodtrykket går ned og belastningen på hjertet reduseres.
- Betablokkere får hjertet til å slå roligere, de senker blodtrykket og de styrker hjertet. Betablokkere og ACE-hemmere er de viktigste medikamentgruppene, og utgjør grunnbehandlingen ved hjertesvikt.
- Vanndrivende minsker væskemengden i kroppen og letter dermed belastningen på hjertet. Vanndrivende inngår ofte i en trippelbehandling med ACE-hemmer og betablokker, men mange bruker vanndrivende kun ved behov
- Kombinasjonspreparat med neprilysinhemmer og ARB representerer en ny virkningsmekanisme som gir vasodilatasjon, økt diurese og andre gunstige effekter ved hjertesvikt, og som er aktuelt dersom standardbehandlingen ikke fører til målet.
- Digitalispreparater er kjent for å "styrke" hjertet. Disse ble mye brukt før, men brukes sjelden nå.
- Det finnes også andre preparater som kan være nyttige ved dårlig respons på standardbehandlingen.
Blodfortynnende medisiner er aktuelt dersom du også har atrieflimmer. Dersom det er hjerteinfarkt eller angina som er årsak til hjertesvikten, vil de fleste anbefales behandling med såkalte statiner, det vil si medisiner som senker kolesterol.
Det kan lett bli mange ulike preparater, spesielt hos eldre eller hos de som også behandles for andre sykdommer. Det er en viktig del av legens oppfølging å kontrollere at ulike medisiner passer sammen, og at bivirkningene ikke blir større enn behandlingseffekten. Ha derfor alltid en nøyaktig medisinliste med til alle kontroller både på sykehus og til fastlege.
Annen behandling
Årlig influensavaksine anbefales fordi det er assosiert med økt overlevelse hos pasienter med hjertesvikt.
Hos noen kan det være aktuelt med kirurgi. Det gjelder særlig dersom det foreligger klaffefeil som kan repareres. Blant pasienter med tendens til alvorlige rytmeforstyrrelser kan det være aktuelt å operere inn en pacemaker eller en hjertestarter (ICD), eller kombinasjoner av dette. I svært sjeldne tilfeller gjøres hjertetransplantasjon.
Hjertesvikt, prognose
Hjertesvikt er en alvorlig tilstand der det allerede har oppstått varige forandringer i hjertet. Medikamentene som benyttes, er til stor hjelp og bidrar i betydelig grad til å lindre plager og forlenge livet.
Hvor god prognosen er, vil avhenge av hvor alvorlig hjertesvikten er.
En pasient med kronisk hjertesvikt bør kontrolleres regelmessig av fastlegen, minst 3-4 ganger i året. I perioder med forverring er det ofte behov for kontakt med spesialist. Mange sykehus har egne poliklinikker (avdeling uten innleggelse) for behandling av hjertesvikt.
Dette dokumentet er basert på det profesjonelle dokumentet Hjertesvikt, kronisk . Referanselisten for dette dokumentet vises nedenfor
- Ponikowski P, Voors AA, Anker SD, et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC). Eur Heart J 2016; 37: 2129-200. pmid:PMID: 27206819 PubMed
- Criteria Committee of the New York Heart Association. Nomenclature and criteria for diagnosis of diseases of the heart and great vessels. 9th ed. Boston: Little, Brown, 1994.
- Real J, Cowles E, Wierzbicki AS, et al. Chronic heart failure in adults: summary of updated NICE guidance. BMJ 2018; 362: k3646. PMID: 30249604 PubMed
- Chioncel O, Lainscak M, Seferovic PM, et al. Epidemiology and one-year outcomes in patients with chronic heart failure and preserved, mid-range and reduced ejection fraction: an analysis of the ESC Heart Failure Long-Term Registry. Eur J Heart Fail. 2017 Dec;19(12):1574-1585. Epub 2017 Apr 6. PMID: 28386917.
- Levy D, Kenchaiah S, Larson MG, Benjamin EJ, Kupka MJ, Ho KK, et al. Long-term trends in the incidence of and survival with heart failure. N Engl J Med 2002; 347: 1397-402. New England Journal of Medicine
- Aarønæs M, Atar D, Bonarjee V, et al. Kronisk hjertesvikt - etiologi og diagnostikk. Tidsskr Nor Lægeforen 2007; 127: 171-3. PubMed
- Abraham WT, Fisher WG, Smith AL, et al. Cardiac resynchronization in chronic heart failure. N Engl J Med 2002; 346: 1845-53. PubMed
- Kenchaiah S, Evans JC, Levy D, et al. Obesity and the risk of heart failure. N Engl J Med. 2002;347:305-313. PubMed
- Mant J, Doust J, Roalfe A, et al. Systematic review and individual patient data meta-analysis of diagnosis of heart failure, with modelling of implications of different diagnostic strategies in primary care. Helath Technol Assess 2009; 13: 1-207,iii.
- Yancy CW, Jessup M, Bozkurt B, et al. 2017 ACC/AHA/HFSA Focused Update of the 2013 ACCF/AHA Guideline for the Management of Heart Failure: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Failure Society of America. Circulation 2017. doi:10.1161/CIR.0000000000000509 DOI
- Dosh SA. Diagnosis of heart failure in adults. Am Fam Physician 2004; 70: 2145-52. PubMed
- Madamanchi C , Alhosaini H, Sumida A, Runge MS. Obesity and natriuretic peptides, BNP and NT-proBNP: Mechanisms and diagnostic implications for heart failure. Int J Cardiol 2014;176:611–617. PMID: 25156856 PubMed
- Mortensen SA, Kumar A, Dolliner P, et al. The effect of coenzyme Q10 on morbidity and mortality in chronic heart failure. Results from the Q-SYMBIO study. JCHF. 2014;():. doi:10.1016/j.jchf.2014.06.008 DOI
- Felker GM, et al. Diuretic strategies in patients with acute decompensated jeart failure. N Engl J Med 2011; 364: 797. New England Journal of Medicine
- Lalani GG, Birgersdotter-Green U. Cardiac resynchronisation therapy in patients with chronic heart failure. Heart 2015. doi:10.1136/heartjnl-2014-306835 DOI
- Modin D, Jørgensen ME, Gislason G, et al. Influenza Vaccine in Heart Failure: Cumulative Number of Vaccinations, Frequency, Timing, and Survival: A Danish Nationwide Cohort Study. Circulation 2018. pmid:30586760 PubMed
- Aarønæs M, Atar D, Bonarjee V, et al. Behandling av kronisk hjertesvikt. Tidsskr Nor Lægeforen 2007; 127: 174-7. /urlhttp://www.tidsskriftet.no/index.php?seks_id=1479593/url
- McMurray JJV, Adamopoulos S, Anker SD, et al. ESC guidelines for the diagnosis and treatment of acute and chronic heart failure 2012. Eur Heart Journal 2012,33,1787–1847. doi:10.1093/eurheartj/ehs104
- Nielsen EE, Feinberg JB, Bu F-L, et al. Beneficial and harmful effects of sacubitril/valsartan in patients with heart failure: a systematic review of randomised clinical trials with meta-analysis and trial sequential analysis. Open Heart 2020; 7: e001294. pmid:33257469 PubMed
- Petrie MC, Verma S, Docherty KF, et al. Effect of Dapagliflozin on Worsening Heart Failure and Cardiovascular Death in Patients With Heart Failure With and Without Diabetes. JAMA 2020; 323: 1353-68. pmid:32219386 PubMed
- Jhund PS, Solomon SD, Docherty KF, et al. Efficacy of Dapagliflozin on Renal Function and Outcomes in Patients With Heart Failure With Reduced Ejection Fraction: Results of DAPA-HF. Circulation. 2021 Jan 26;143(4):298-309. PMID: 33040613 PubMed
- Satpathy C, Mishra TK. Diagnosis and management of diastolic dysfunction and heart failure. Am Fam Physician 2006; 73: 841-6. PubMed
- McMurray JJV, Jackson AM, Lam CSP, et al. Effects of sacubitril-valsartan, versus valsartan, in women compared to men with heart failure and preserved ejection fraction: Insights from PARAGON-HF. Circulation 2019. PMID: 31736337 PubMed
- Kuno T, Ueyama H, Fujisaki T, et al. Meta-Analysis Evaluating the Effects of Renin-Angiotensin-Aldosterone System Blockade on Outcomes of Heart Failure With Preserved Ejection Fraction. Am J Cardiol. 2020. PMID: 32081366 PubMed
- Mc Causland FR, Lefkowitz MP, Claggett B, et al. Angiotensin-Neprilysin Inhibition and Renal Outcomes in Heart Failure With Preserved Ejection Fraction. Circulation. 2020 Sep 29;142(13):1236-1245. PMID: 32845715 PubMed
- Mueller S, Winzer EB, Duvinage A, et al. Effect of High-Intensity Interval Training, Moderate Continuous Training, or Guideline-Based Physical Activity Advice on Peak Oxygen Consumption in Patients With Heart Failure With Preserved Ejection Fraction A Randomized Clinical Trial. JAMA 2021; 325: 542-51. pmid:33560320 PubMed
- Mathani KR, Heneghan C, Onakpoya I, et al. Reduced Salt Intake for Heart Failure. A Systematic review. JAMA 2018. pmid:30398532 PubMed
- Mandras SA, Uber PA, Mehra MR. Sexual activity and chronic heart failure. Mayo Clin Proc 2007; 82: 1203-10. PubMed
- Zhao Q, Chen C, Zhang J, et al. Effects of self-management interventions on heart failure: Systematic review and meta-analysis of randomized controlled trials. Int J Nurs Stud. 2020 Jun 16;110:103689. PMID: 32679402 PubMed
- Rizos EC, Ntzani EE, Bika E, et al. Association between omega-3 fatty acid supplementation and risk of major cardiovascular disease. JAMA 2012; 308: 1024-33. Journal of the American Medical Association
- Yancy CW, Jessup M, et al. 2016 ACC/AHA/HFSA focused update on new pharmacological therapy for heart failure: An update of the 2013 ACCF/AHA guideline for the management of heart failure. Circulation 2016. doi:10.1161/CIR.0000000000000435 DOI
- Writing Committee; Maddox TM, Januzzi JL, Allen LA, et al. 2021 Update to the 2017 ACC Expert Consensus Decision Pathway for Optimization of Heart Failure Treatment: Answers to 10 Pivotal Issues About Heart Failure With Reduced Ejection Fraction: A Report of the American College of Cardiology Solution Set Oversight Committee. J Am Coll Cardiol 2021; 77: 772-810. pmid:33446410 PubMed
- Zheng SL, Chan FT, Nabeebaccus AA, et al. Drug treatment effects on outcomes in heart failure with preserved ejection fraction: a systematic review and meta-analysis. Heart. 2017. PMID: 28780577 PubMed
- Os I, Fredheim CS, Draganov B, Høieggen A, Andersson KS. Akutt nyresvikt ved bruk av ACE-hemmer for hjertesvikt. Tidsskr Nor Lægeforen 2003; 123: 30-2. PubMed
- Heran BS, Musini VM, Bassett K, Taylor RS, Wright JM. Angiotensin receptor blockers for heart failure. Cochrane Database of Systematic Reviews 2012, Issue 4. Art. No.: CD003040. DOI: 10.1002/14651858.CD003040.pub2. Accessed 13 April 2021 The Cochrane Library
- MERIT-HF Study Group. Effect of metoprolol CR/XL in chronic heart failure: metoprolol CR/XL randomized intervention trial in congestive heart failure. Lancet 1999; 353: 2001-07.
- Poole-Wilson PA, Swedberg K, Cleland JGF, et al. Comparison of carvedilol and metoprolol on clinical outcomes in patients with chronic heart failure in the Carvedilol Or Metoprolol European Trial (COMET): randomised controlled trial. Lancet 2003; 362: 7-13. PubMed
- Cleland JG, Goode K, Erhardt L et al. A description of the clinical characteristics at baseline of patients recruited into the Carvedilol or Metoprolol European Trial (COMET). Cardiovasc Drugs Ther 2004; 18: 139-52. PubMed
- Willenheimer R, van Veldhuisen DJ, Silke B et al. Effect on survival and hospitalization of initiating treatment for chronic heart failure with bisoprolol followed by enalapril, as compared with the opposite sequence: results of the randomized Cardiac Insufficiency Bisoprolol Study (CIBIS) III. Circulation 2005; 112: 2426-35. Circulation
- The Cardiac Insufficiency Bisoprolol Study II (CIBIS-II): a randomised trial. Lancet 1999; 353: 9-13. PubMed
- Effect of metoprolol CR/XL in chronic heart failure: Metoprolol CR/XL Randomised Intervention Trial in Congestive Heart Failure (MERIT-HF). Lancet 1999; 353: 2001-7. PubMed
- Pitt B, Remme WJ, Zannad F, et al. Eplerenone, a selective aldosterone blocker in patients with left ventricular dysfunction after myocardial infarction. N Engl J Med. 2003; 348: 1309–1321. PMID: 12668699 PubMed
- Zannad F, McMurray JJ, Krum H, et al. Eplerenone in patients with systolic heart failure and mild symptoms. N Engl J Med 2011;364:11-21. New England Journal of Medicine
- Pitt B, Pfeffer MA, Assmann SF, et al. Spironolactone for heart failure with preserved ejection fraction. N Engl J Med. 2014; 370:1383-92. doi: 10.1056/NEJMoa1313731 DOI
- McConaghy JR, Smith SR. Outpatient treatment of systolic heart failure. Am Fam Physician 2004; 70: 2157-64. PubMed
- NICE. Ivabradine for treating chronic heart failure. 2012
- Swedberg K, Komajda M, Böhm M, et al. Ivabradine and outcomes in chronic heart failure (SHIFT): a randomised placebo-controlled study. Lancet 2010; 376: 875-85. PubMed
- Packer M, Anker SD, Butler J, et al. Cardiovascular and Renal Outcomes with Empagliflozin in Heart Failure. N Engl J Med. 2020. PMID: 32865377 PubMed
- Berg DD, Jhund PS, Docherty KF, et al. Time to Clinical Benefit of Dapagliflozin and Significance of Prior Heart Failure Hospitalization in Patients With Heart Failure With Reduced Ejection Fraction. JAMA Cardiol 2021; 6: 499-507. pmid:33595593 PubMed
- Joshi SJ, Singh T, Newby DE, Singh J. Sodium-glucose co-transporter 2 inhibitor therapy: mechanisms of action in heart failure. Heart 2021. pmid:33637556 PubMed
- Liew AY, Eikelboom JW, Connolly SJ, et al. Efficacy and safety of warfarin vs. antiplatelet therapy in patients with systolic heart failure and sinus rhythm: a systematic review and meta-analysis of randomized controlled trials. Int J Stroke. 2014 ;9(2):199-206. doi: 10.1111/ijs.12036 DOI
- Lip GYH, Shantsila E. Anticoagulation versus placebo for heart failure in sinus rhythm. Cochrane Database of Systematic Reviews 2014, Issue 3. Art. No.: CD003336. DOI: 10.1002/14651858.CD003336.pub3. Accessed 13 April 2021 The Cochrane Library
- Wang TJ, Larson MG, Levy D et al. Temporal relations of atrial fibrillation and congestive heart failure and their joint influence on mortality: the Framingham Heart Study. Circulation 2003; 107: 2920-5. Circulation
- Marrouche NF, Brachmann J, Andresen D, et al. Catheter Ablation for Atrial Fibrillation with Heart Failure. N Engl J Med 2018; 378: 417-27. pmid:29385358 PubMed
- Effect of prophylactic amiodarone on mortality after acute myocardial infarction and in congestive heart failure: meta-analysis of individual data from 6500 patients in randomised trials. Amiodarone Trials Meta-Analysis Investigators. Lancet 1997; 350: 1417-24. PubMed
- Ponikowski P, Kirwan B-A, Anker SD, et al on behalf of the AFFIRM-AHF Investigators. Ferric carboxymaltose for iron deficiency at discharge after acute heart failure: A multicentre, double-blind, randomised, controlled trial. Lancet 2020. PMID: 33197395 PubMed
- McMurray JJV, Solomon SD, Inzucchi SE, et al. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med 2019. pmid:31535829 PubMed
- Zhou X, Xu W, Xu Y, et al. Iron Supplementation Improves Cardiovascular Outcomes in Patients with Heart Failure. Am J Med. 2019. PMID: 30853478 PubMed
- Teerlink JR, Diaz R, Felker GM, et al. Cardiac Myosin Activation with Omecamtiv Mecarbil in Systolic Heart Failure. N Engl J Med. 2020. PMID: 33185990 PubMed
- Schou M, Gustafsson F, Videbaek L, et al. Extended heart failure clinic follow-up in low-risk patients: a randomized clinical trial (NorthStar). Eur Heart J. 2012 Aug 8. pmid:PMID: 22875412 PubMed
- Silverberg DS, Wexler D, Blum M et al. The cardio renal anemia syndrome: correcting anemia in patients with resistant congestive heart failure can improve both cardiac and renal function and reduce hospitalizations. Clin Nephrol 2003; 60: 93-102. PMID:12940539 PubMed
- Wexler D, Silverberg D, Blum M et al. Anaemia as a contributor to morbidity and mortality in congestive heart failure. Nephrol Dial Transplant 2005; 20 (suppl 7): vii11-vii15. PMID: 16024826 PubMed
- Mancini D, Colombo PC. Left Ventricular Assist Devices: A Rapidly Evolving Alternative to Transplant. J Am Coll Cardiol. 2015 Jun 16;65(23):2542-55. doi: 10.1016/j.jacc.2015.04.039 DOI
- Long L, Mordi IR, Bridges C, et al. Exercise‐based cardiac rehabilitation for adults with heart failure. Cochrane Database of Systematic Reviews 2019, Issue 1. Art. No.: CD003331. DOI: 10.1002/14651858.CD003331.pub5. The Cochrane Library
- Pandey A, Parashar A, Kumbhani DJ, et al. Exercise training in patients with heart failure and preserved ejection fraction: meta-analysis of randomized control trials. Circ Heart Fail. 2015;8(1):33-40. doi: 10.1161/CIRCHEARTFAILURE.114.001615. DOI
- Dunkman WB. Thromboembolism and antithrombotic therapy in congestive heart failure. J Cardiovasc Risk 1995; 2: 107-17. PubMed
- Hsu JJ, Ziaeian B, Fonarow GC. Heart Failure With Mid-Range (Borderline) Ejection Fraction: Clinical Implications and Future Directions. JACC Heart Fail. 2017 Nov;5(11):763-771.Eub 2017 Oct 11. PMID: 29032140 PubMed
- Tsimploulis A, Lam PH, Arundel C, et al. Systolic blood pressure and outcomes in patients with heart failure with preserved ejection fraction. JAMA Cardiol 2018. pmid:29450487 PubMed
- Maggioni AP, Dahlström U, Filippatos G, et al. EURObservational Research Programme: regional differences and 1-year follow-up results of the Heart Failure Pilot Survey (ESC-HF Pilot). Eur J Heart Fail 2013; 15: 808-17. pmid:23537547 PubMed
- Taylor CJ, Ordonez-Mena JM, Roalfe AK, et al. Trends in survival after a diagnosis of heart failure in the United Kingdom 2000-2017: population based cohort study. BMJ. 2019 Feb 13;364:l223. PMID: 30760447 PubMed
- Takeda A, Martin N, Taylor RS, Taylor SJC. Disease management interventions for heart failure. Cochrane Database of Systematic Reviews 2019, Issue 1. Art. No.: CD002752. DOI: 10.1002/14651858.CD002752.pub4. Accessed 13 April 2021 The Cochrane Library
- Inglis SC, Clark RA, Dierckx R, Prieto‐Merino D, Cleland JGF. Structured telephone support or non‐invasive telemonitoring for patients with heart failure. Cochrane Database of Systematic Reviews 2015, Issue 10. Art. No.: CD007228. DOI: 10.1002/14651858.CD007228.pub3. Accessed 13 April 2021 The Cochrane Library
- Chaudry SI, Mattera JA, Curtis JP, et al. Telemonitoring in patients with heart failure. N Engl J Med 2010; 363: 2301-9. New England Journal of Medicine
- Felker GM, Anstrom KJ, Adams KF, et al. Effect of Natriuretic Peptide–Guided Therapy on Hospitalization or Cardiovascular Mortality in High-Risk Patients With Heart Failure and Reduced Ejection Fraction. A Randomized Clinical Trial. JAMA 2017; 318: 713-20. doi:10.1001/jama.2017.10565 DOI
- De Vecchis R, Esposito C, Di Biase G, et al. B-type natriuretic peptide-guided versus symptom-guided therapy in outpatients with chronic heart failure: a systematic review with meta-analysis. J Cardiovasc Med (Hagerstown). 2014;15(2):122-34. doi: 10.2459/JCM.0b013e328364bde1.
- Norsk kvalitetsforbedring av laboratorieundersøkelser (Noklus). Anbefalte analyser ved ulike kliniske problemstillinger. Siden besøkt 21.09.2020. www.noklus.no
- Alehagen U, Johansson P, Bjornstedt M, et al. Cardiovascular mortality and N-terminal-proBNP reduced after combined selenium and coenzyme Q10 supplementation: A 5-year prospective randomized double-blind placebo-controlled trial among elderly Swedish citizens. Int J Cardiol. 2012. PMID: 22626835 PubMed