Lyskebrokkoperasjon hos voksne
Lyskebrokk hos voksne er en utposning av bukhulen gjennom en svekkelse av bukveggen i lysken. Brokket fremtrer som en kul når du står oppreist, hoster eller presser ut magen.
Sist oppdatert:
16. juli 2020
Hva er lyskebrokk?
Lyskebrokk
Lyskebrokk hos en voksen person er en utposning fra bukhulen gjennom en svekkelse av bukveggen i lysken. Brokket fremtrer som en kul når du står oppreist, hoster eller presser ut magen. Over tid kan brokket bli større og gi økende plager.

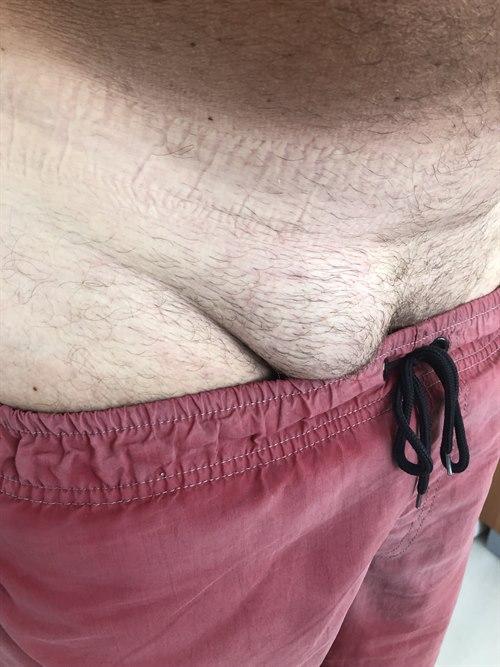
Lyskebrokk er mye hyppigere blant menn enn blant kvinner. Brokket skyldes en svakhet i bukveggen i lysken (direkte lyskebrokk) slik at innhold fra bukhulen presser på og huden over buler ut. I motsetning til brokk hos barn (indirekte brokk) trenger brokket seg ikke ned i lyskekanalen. Store brokk kan føre til en betydelig svekkelse i bukveggen på dette punktet.
Et lyskebrokk kan inneholde tarmslynger. Dersom tarmslyngene blir klemt i brokket, og ikke lar ser seg dytte på plass i magen, kalles det et "inneklemt brokk". Dette er en tilstand med kraftige smerter og ømhet som krever operasjon straks. Et inneklemt brokk forekommer sjelden hos voksne, men er langt vanligere hos små barn og unge. Derfor anbefales barna snarlig operasjon i løpet av noen uker.
Voksne har liten risiko for inneklemming av brokket, derfor har det ikke like mye hast med en operasjon. Over tid vil imidlertid brokket hos voksne øke i størrelse og gi tiltakende ubehag, slik at operasjon kan bli aktuelt.
Animasjon av lyskebrokk
Behandling
Formålet med brokkbehandlingen hos voksne (menn) er å forsøke å bremse utviklingen. Bruk av brokkbind og unngåelse av tunge tak kan gjøre at brokket utvikler seg mer langsomt, og kan eventuelt bidra til at operasjon ikke blir nødvendig. Menn med lite smerter i brokket anbefales å vente med eller avstå helt fra operasjon.
Brokk hos eldre opereres sjelden fordi brokket nesten aldri blir inneklemt, og fordi mange opplever tilbakefall etter operasjon. Risiko for komplikasjoner i forbindelse med operasjoner øker også med økende alder.
Operasjon
Små brokk som har vart i kort tid, krever vanligvis ikke annen behandling enn at brokksekken fjernes og sys igjen. Ved større brokk må man i tillegg forsterke bukveggen for å unngå tilbakefall. Forsterkningen av bukveggen gjøres oftest ved å operere inn et kunstig nett som tetter igjen det svake punktet i bukveggen. Operasjonen kan foregå i lokalbedøvelse, epiduralbedøvelse eller spinalbedøvelse, sjeldnere i full narkose.
Åpen kirurgi har vært den tradisjonelle behandlingsmetoden. I dag gjøres inngrepet stadig oftere med kikkehulls-teknikk. Denne metoden stiller større tekniske krav til operatøren, men pasientene kommer seg raskere og får mindre plager etter operasjonen sammenliknet med åpen kirurgi.
Etter operasjonen
En brokkoperasjon kan foregå som dagkirurgi eller ved et kortvarig opphold på sykehuset. Etter inngrep med kikkehullskirurgi anbefales sykmelding (egenmelding) i 2-7 dager dersom inngrepet var ukomplisert. Etter åpen operasjon kan det være behov for sykmelding opptil 10 dager dersom arbeidet er lett, opptil 4-6 uker for personer med tungt kroppsarbeid. Behovet for sykmelding vurderes individuelt.
Vær forsiktig med større fysiske belastninger eller brå bevegelser den første tiden, det kan føre til at brokket slites opp igjen.
De første dagene etter inngrepet kan du trenge middels sterke smertestillende midler. Etter hvert avtar smertene, men du kan kjenne ubehag i flere uker. Noen får vedvarende smerteplager. I et svensk materiale anga 15% av pasientene at de var plaget med smerter i den opererte lysken mer enn ett år etter operasjonen. Smerter kan skyldes skade av nerver i operasjonsområdet, eller at arrvevet i brokket klemmer og trykker på nerver i området, eller at nettet som brukes skaper irritasjon.
Andre bivirkninger kort tid etter operasjonen er hevelser eller blødninger i pungen eller i arret, eller sårinfeksjon i operasjonsarret - men disse bivirkningene er uvanlige, som regel i færre enn 1% av alle tilfellene. Dersom det blir uttalt hevelse etter inngrepet, bør man konferere med kirurgen.
Kontroll
Ofte er det ikke påkrevd med annen kontroll enn telefonisk kontakt, men noen kirurger foretrekker å se deg etter noen få uker. Dersom du får komplikasjoner, eller plages av langvarige smerter, anbefales å ta kontakt med fastlegen.
Vil du vite mer
Dette dokumentet er basert på det profesjonelle dokumentet Brokk . Referanselisten for dette dokumentet vises nedenfor
- Brooks DC. Classification, clinical features, and diagnosis of inguinal and femoral hernias in adults. UpToDate, last updated Jan 04, 2018. UpToDate
- Mjåland O, Bakken IJ. Lår- og lyskebrokkirurgi i Norge. Kirurgen, 18. mai 2009. kirurgen.no
- de Goede B, Timmermans L, van Kempen BJ, et al. Risk factors for inguinal hernia in middle-aged and elderly men: Results from the Rotterdam Study. Surgery 2015; 157: 540-6. pmid:25596770 PubMed
- Shakil A, Aparicio K, Barta E, Munez K. Inguinal Hernias: Diagnosis and Management. Am Fam Physician. 2020 Oct 15;102(8):487-492. PMID: 33064426. PubMed
- Halleran DR, Minneci PC, Cooper JN. Association between Age and Umbilical Hernia Repair Outcomes in Children: A Multistate Population-Based Cohort Study. J Pediatr 2019. pmid:31711762 PubMed
- HerniaSurge Group. International guidelines for groin hernia management. Hernia. 2018 Feb;22(1):1-165. Epub 2018 Jan 12. PMID: 29330835 PubMed
- Fitzgibbons RJ, Giobbie-Hurder A, Gibbs JO, et al. Watchful waiting vs repair of inguinal hernia in minimally symptomatic men. JAMA 2006; 295: 285-92. PubMed
- Rosenberg J, Bisgaard T, Kehlet H, et al. Danish Hernia Database recommendations for the management of inguinal and femoral hernia in adults. Dan Med Bull 2011; 58:C4243. PubMed
- Koivusalo AI, Korpela R, Wirtavuori K, et al. A single-blinded, randomized comparison of laparoscopic versus open hernia repair in children. Pediatrics 2009; 123: 332-7. Pediatrics
- OʼReilly EA, Burke JP, Oʼconnell PR. A meta-analysis of surgical morbidity and recurrence after laparoscopic and open repair of primary unilateral inguinal hernia. Ann Surg 2012; 255: 846-53. PubMed
- Bullen NL, Massey LH, Antoniou SA, Smart NJ, Fortelny RH. Open versus laparoscopic mesh repair of primary unilateral uncomplicated inguinal hernia: a systematic review with meta-analysis and trial sequential analysis. Hernia. 2019;23(3):461-472. PMID: 31161285. PubMed
- Inaba T, Okinaga K, Fukushima R, et al. Chronic pain and discomfort after inguinal hernia repair. Surg Today 2012; 42:825. PubMed
- Alfieri S, Amid PK, Campanelli G, et al. International guidelines for prevention and management of post-operative chronic pain following inguinal hernia surgery. Hernia 2011; 15: 239. PubMed
- Sajid MS, Leaver C, Baig MK, et al. Systematic review and meta-analysis of the use of lightweight versus heavyweight mesh in open inguinal hernia repair. Br J Surg. 2012;99(1):29–37.
- Sanabria A, Dominguez LC, Valdivieso E, Gomez G. Prophylactic antibiotics for mesh inguinal hernioplasty: a meta-analysis. Ann Surg 2007; 245: 392-6. PubMed
- Tolver MA, Strandfelt P, Forsberg G, et al. Determinants of a short convalescence after laparoscopic transabdominal preperitoneal inguinal hernia repair. Surgery. 2012;151(4):556–563.
- Zinther NB, Wara P, Friis-Andersen H. Laparoskopisk operation for incisionelt hernie. Ugeskr Læger 2007; 169: 3559. PubMed
- Burger JW, Luijendijk RW, Hop WC et al. Long-term follow-up of a randomized controlled trial of suture versus mesh repair of incisional hernia. Ann Surg 2004; 240: 578-83. PubMed
- Goodney PP, Birkmeyer CM, Birkmeyer JD. Short-term outcomes of laparoscopic and open ventral hernia repair: a meta-analysis. Arch Surg 2002; 137: 1161-5. PubMed
- Gallegos NC, Dawson J, Jarvis M, Hobsley M. Risk of strangulation in groin hernias. Br J Surg 1991;78: 1771-3. PubMed
- Page B, Paterson C, Young D, O'Dwyer PJ. Pain from primary inguinal hernia and the effect of repair on pain. Br J Surg 2002;89: 1315-8. PubMed