Hvite flekker på huden, vitiligo
Vitiligo er en tilstand med pigmentfrie, hvite, flekker i huden. Det finnes ingen god behandling mot tilstanden. Behandlingen som kan brukes, er langvarig, og resultatene usikre.
Sist oppdatert:
13. mars 2019
Hva er vitiligo?
Vi regner med at én til to prosent av befolkningen har vitiligo, det vil si cirka 50.000 personer i Norge. Tilstanden er like hyppig blant kvinner som menn. Vanligste debutalder er 10-30 år, men tilstanden kan debutere i alle aldersgrupper. Hos omtrent 30 prosent finnes familiær opphopning av tilfeller.
Årsaker
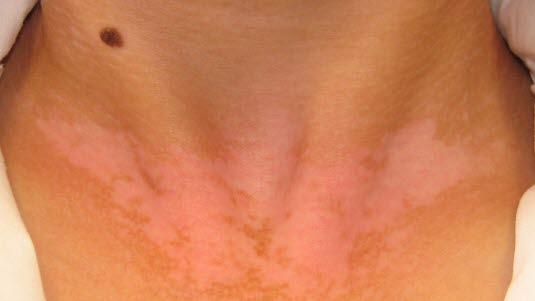
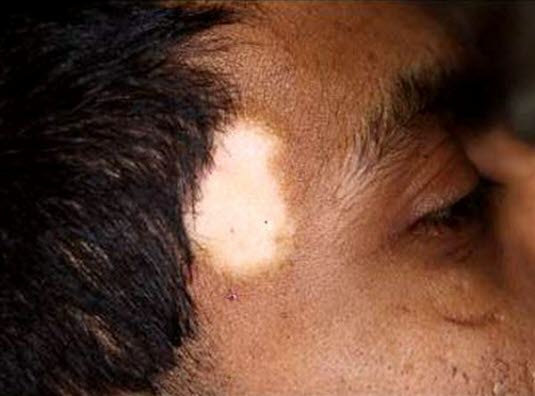
 Vitiligo kjennetegnes ved flekkvis utvikling av velavgrensede, melkehvite, områder i huden, tidvis med hvite hår i de rammede områdene.
Vitiligo kjennetegnes ved flekkvis utvikling av velavgrensede, melkehvite, områder i huden, tidvis med hvite hår i de rammede områdene.Årsakene til sykdommen er fortsatt uavklart, men det er flere teorier. Den mest utbredte og anerkjente teorien peker på vitiligo som en autoimmun tilstand. Dette gjelder især ved generalisert vitiligo. Tilstanden er forbundet med en rekke andre autoimmune sykdommer som diabetes mellitus, sykdommer i skjoldkjertelen og lupus erythematosus. Andre teorier om årsaken til vitiligo peker på at det kan skyldes endringer i nervesystemet, at kroppen selv lager selvødeleggende stoffer, samt at det kan være skader på arveanleggene (genene).
Diagnosen
 Vitiligo
VitiligoDiagnosen er som regel enkel å stille når det foreligger velavgrensede pigmentfrie flekker i huden.
I tidlig fase finnes bare delvis pigmentbortfall, og flekken kan ofte klø noe. Debut er ikke sjelden en nyoppstått føflekk omgitt av en brem med hvit hud (halonevus), det vil si utvikling av et område uten pigment rundt en føflekk. Det videre forløp vil kunne variere betydelig. Etter hvert utvikles hvite flekker som utheves ekstra når øvrig hud pigmenteres ved soling. Flekkene er i starten oftest velavgrensede og små. Etterhvert vokser de i størrelse og antall, og de flyter sammen med andre flekker slik at forandringene får en geografisk utbredelse.
Flekkene er oftest spredd over store områder, men de kan også være helt lokaliserte. Hyppigste lokalisasjoner er ansikt, nakke eller hodebunn, og på hender og fingre. Andre vanlige lokalisasjoner er ved kroppsåpninger: lepper, kjønnsorganer og brystvorter. Flekker på slimhinner kan også ses. Avfarging av hår i vitiligoområder forekommer: hode, armhuler, kjønnsbehåring.
Behandling
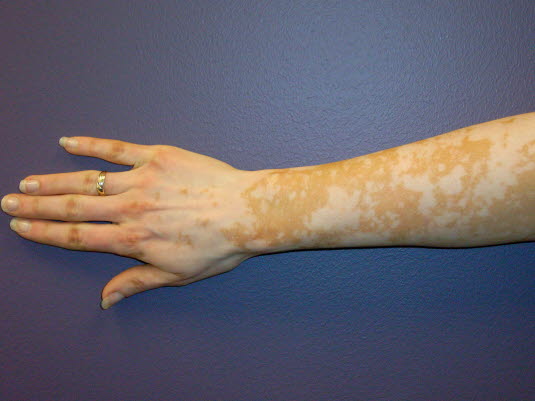 Flekkene ved vitiligo ligger i hudens nivå uten tegn til forandringer i overhuden, som f.eks skjelling
Flekkene ved vitiligo ligger i hudens nivå uten tegn til forandringer i overhuden, som f.eks skjellingBehandling er i utgangspunktet unødvendig, men psykososiale forhold gjør at enkelte pasienter ønsker behandling. Det finnes ingen god behandling for tilstanden. Behandlingsresultatene er usikre, og behandlingen er langvarig. Det beste er kanskje å akseptere forandringene, og at du eventuelt smører på tjenlig kamuflasje, når dette er ønskelig.
Lysterapi har i flere år vært benyttet som førstevalgsbehandling ved vitiligo, især ved generaliserte former, men økt kreftfare gjør at man er langt mer tilbakeholden med slik behandling i dag. Smalspektret, kortbølget ultrafiolett lys (UV-B) er blitt introdusert som en mulig terapiform ved generalisert vitiligo, men erfaringer ved Hudavdelingen, Rikshospitalet viser at omtrent halvparten av pasientene mister deler eller alt pigmentet de fikk tilbake under behandlingen, innen to år etter avsluttet behandling.
Lokalbehandling med kortison forsøkes av mange. Da må du bruke kortisonsalve i minst tre måneder. Denne behandlingen er mest effektiv på ferske flekker, og flekker som brer seg. Behandlingen har noe effekt, men det er fare for bivirkninger i form av tynnere/skjørere hud (atrofi) og økt forekomst av små blodårer i behandlet hud, slik at behandlingen må begrenses.
Lokalbehandling med Calcipotriol® forsøkes også av noen. Midlet Protopic® er sannsynligvis også virksomt, men slik behandling bør styres av hudlege.
Faktisk er kirurgi også en mulighet. Lokaliserte former av vitiligo som har vært stabile over lengre tid, kan egne seg for kirurgisk behandling. Det finnes en rekke beskrevne teknikker, der fellesnevneren er høsting av melanocytter fra et normalpigmentert hudområde hos pasienten med påfølgende transplantasjon til vitiligoområdet. I Norge finnes bare meget begrenset erfaring med disse metodene.
Forebygging
Solbeskyttende behandling av vitiligo-flekker for å unngå solskade av huden er viktig. Tildekking med passende klesplagg, bruk av solkremer med høy faktor samt å unngå soleksponering midt på dagen er viktige forebyggende tiltak. Solbeskytting av frisk hud fører til at de hvite flekkene blir mindre framtredende. Bruk av hudfargede dekkremer kan være et godt alternativ.
Prognose
 Forandringer ved vitiligo er mer påfallende hos de som er mørk i huden. Området rundt kroppsåpninger er vanlige lokalisasjoner: lepper, kjønnsorganer, rundt brystvortene osv.
Forandringer ved vitiligo er mer påfallende hos de som er mørk i huden. Området rundt kroppsåpninger er vanlige lokalisasjoner: lepper, kjønnsorganer, rundt brystvortene osv.Sykdommen starter vanligvis med en liten flekk. Etter hvert dannes flere lignende flekker både i samme område og på andre områder av kroppen. Kun en liten andel av pasientene opplever fullstendig tilbakegang av sin vitiligo av seg selv. Noen pasienter erfarer imidlertid at det i løpet av sommeren tilkommer noe pigment i områder med vitiligo, men at dette forsvinner igjen på høsten. Den nye pigmenteringen ses oftest som begynnende punktvise pigmentflekker rundt hårene. Slike pigmentflekker kan etter hvert smelte sammen og danne stadig voksende områder.
Prognosen for den lokaliserte formen er god. Etter en i starten rask debut stabiliseres ofte sykdommen etter en viss tid, og forverring senere er uvanlig. Generalisert vitiligo derimot tiltar med økende utbredelse over en lengre periode, av og til over flere år, før tilstanden faller til ro og stabiliserer seg. Sykdommen kan da være uforandret over mange år, men hos noen vil det så kunne komme en ny forverrelse. I sjeldne tilfeller kan man se en svært aggressiv variant av generalisert vitiligo, der tilnærmet hele huden (mer enn 80 prosent) avpigmenteres i løpet av seks til tolv måneder etter debut.
Vil du vite mer
Dette dokumentet er basert på det profesjonelle dokumentet Vitiligo . Referanselisten for dette dokumentet vises nedenfor
- Sitek JC. Vitiligo - tap av pigment i huden. Tidsskr Nor Lægeforen 2006; 126: 2370-2. PubMed
- Roncone K. Vitiligo. Medscape, last updated Aug 10, 2018.
- Huang CL, Nordlund JJ, Boissy R. Vitiligo: a manifestation of apoptosis? Am J Clin Dermatol 2002; 3: 301-8. PubMed
- Njoo MD, Westerhof W. Vitiligo. Pathogenesis and treatment. Am J Clin Dermatol 2001; 2: 167-81. PubMed
- Schallreuter KU, Bahadoran P, Picardo M, et al. Vitiligo pathogenesis: autoimmune disease, genetic defect, excessive reactive oxygen species, calcium imbalance, or what else?. Exp Dermatol. 2008 Feb. 17(2):139-40; discussion 141-60.
- Passerou T, Ortonne JP. Physiopathology and genetics of vitiligo. J Autoimmunology 2005; 25: 63-8. PubMed
- Majumder PP, Nordlund JJ, Nath SK. Pattern of familial aggregation of vitiligo. Arch Dermatol 1993; 129: 994. PubMed
- Harris JE, Rashighi M. Vitiligo. BMJ Best Practice, last updated July 2018.
- Whitton ME, Pinart M, Batchelor J, et al. Interventions for vitiligo. Cochrane Database Syst Rev. 2015 Feb 24;2:CD003263. The Cochrane Library
- Taieb A, Alomar A, Böhm M, et al; Vitiligo European Task Force (VETF); European Academy of Dermatology and Venereology (EADV); Union Européenne des Médecins Spécialistes (UEMS). Guidelines for the management of vitiligo: the European Dermatology Forum consensus. Br J Dermatol. 2013;168:5-19. PubMed
- Gargoom AM, Duweb GA, Elzorghany AH, Benghazil M, Bugrein O. Calcipotriol in the treatment of childhood vitiligo. Ped Dermatol 2004; 21: 495-8. PubMed
- Travis LB, Silverberg NB. Calcipotriene and corticosteroid combination therapy for vitiligo. Pediatr Dermatol 2004; 21 (4): 495-8.
- Boone B, Ongenae K, Van Geel N, et al. Topical pimecrolimus in the treatment of vitiligo. Eur J Dermatol. 2007;17:55-61. PubMed
- Silverberg NB, Lin P, Travis L et al. Tacrolimus ointment promotes repigmentation of vitiligo in children: A review of 57 cases. J Am Acad Dermatol 2004; 51: 760-6. PubMed
- Lee JH, Kwon HS, Jung HM et al. Treatment Outcomes of Topical Calcineurin Inhibitor Therapy for Patients With Vitiligo: A Systematic Review and Meta-analysis. JAMA Dermatol 2019. pmid:31141108 PubMed
- Esfandiarpour I, Ekhlasi A, Farajzadeh S, Shamsadini S. The efficacy of pimecrolimus 1% cream plus narrow-band ultraviolet B in the treatment of vitiligo: a double-blind, placebo-controlled clinical trial. J Dermatolog Treat. 2009. 20(1):14-8.
- Njoo MD, Bos JD, Westerhof W. Treatment of generalized vitiligo in children with narrow-band (TL-01) UVB radiation therapy. J AM Acad Dermatol 2000; 42: 245-53. PubMed
- Natta R, Somsak T, Wisuttida T, Laor L. Narrowband ultraviolet b radiation therapy for recalcitrant vitiligo in Asians. J Am Acad Dermatol 2003; 49: 473-6. PubMed
- Stern RS, Lange R. Nonmelanoma skin cancer occurring in patients treated with PUVA five to ten years after first treatment. J Invest Dermatol 1988; 91: 120-4. PubMed
- Hamzavi I, Jain H, McLean D et al. Parametric modelling of narrowband UVB phototherapy for vitiligo using a novel quantitative tool: the vitiligo area scoring index. Arch Dermatol 2004; 140: 677-83. PubMed
- Olsson MJ, Juhlin L. Long-term follow-up of leucoderma patients treated with transplants of autologous cultured melanocytes, ultrathin epidermal sheets and basal cell layer suspension. Br J Dermatol 2002; 147: 893-904. PubMed
- Razmi TM, Kumar R, Rani Sc, et al. Combination of Follicular and Epidermal Cell Suspension as a Novel Surgical Approach in Difficult-to-Treat Vitiligo: A Randomized Clinical Trial. JAMA Dermatol 2018. pmid:29387874 PubMed