Smertelindring under fødselen
Smertelindring under fødselen kan være å fokusere på noe annet, bevege seg, få massasje, eller ta et varmt bad. Medisinsk smertelindring kan for eksempel være epidural, lystgass, spinalbedøvelse, morfin eller nerveblokade.

Sist oppdatert:
22. jan. 2021
Det er mye en kan gjøre for å redusere disse smertene.
Fødsel og smerter
De fleste er enige om at en god forberedelse til fødselen kan være den beste smertelindring. At en vet hva en går til, og at en føler seg trygg og godt tatt vare på under fødselen, er svært viktig. Angst og anspenthet forsterker smertene gjennom at kroppens produksjon av adrenalin øker. Dette reduserer kroppens frigjøring av endorfiner - kroppens eget smertestillende middel.
Fødselen inndeles i tre hovedfaser: åpningsfasen, utdrivningsfasen og etterbyrden. Åpningsfasen er perioden der riene sørger for at mormunnen åpner seg. Utdrivningsfasen betegner perioden der barnet fødes. Etterbyrden er fødselen av morkaken.
Animasjon av fødsel
Årsak
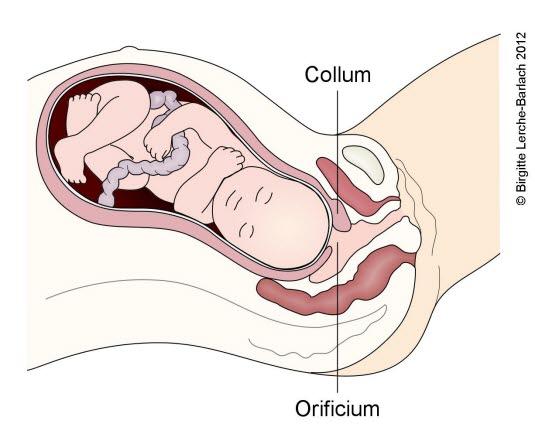
Riene skyldes at livmoren trekker seg sammen, noe som utløser krampeaktige smerter fra livmormuskelen. Dette er nødvendig for å få åpnet mormunnen. Mormunnen er åpningen ut fra livmoren som barnet skal passere gjennom. Under svangerskapet er mormunnen lukket. Den utgjøres da av livmorhalsen, som er den nederste delen av livmoren - den delen som stikker ut i skjeden. Livmorhalsen er normalt to til tre centimeter lang og åpningen er bare noen millimeter i diameter. I den første fasen av fødselen, åpningsfasen, fører riene til at livmorhalsen etter hvert blir kortere og videre. Når diameteren på det som var livmorhalsen, er cirka ti centimeter, betegnes mormunnen som åpen eller "utslettet".
Ofte er smertene sterkest mot slutten av åpningsfasen, mens livmormunnen er i ferd med å utvide seg.
Flere forhold påvirker smerteopplevelsen
- Fysisk og psykisk tilstand ved fødselens begynnelse
- Smerteterskel (NB - det er ikke uvanlig at kvinner med "lav smerteterskel" i det daglige liv, tåler fødselssmertene godt!)
- Rienes intensitet
- Fosterets stilling og størrelse
- Fødselens varighet
Tiltak som kan lette fødselen
Mange mener at å føde uten bruk av smertestillende medisiner, er det beste. Du får på denne måten et mye mer bevisst forhold til det som skjer, og kan da være mer aktiv under selve fødselen. I enkelte tilfeller vil det likevel være bedre å bruke smertestillende midler. Dette gjelder blant annet langvarige fødsler, og fødsler hvor smertene er spesielt sterke.
Fokuser på noe annet
I den tidlige fasen kan det hjelpe å bevege seg rundt i fødestuen, skifte stilling - noen foretrekker å sitte på huk, andre vil kanskje stå og rugge på kroppen - hva det enn er som passer for deg! Det er en fordel å stå, da kan jo også tyngdekraften være med å hjelpe fødselsprosessen. Det virker stimulerende på riene, samt gir bedre blodgjennomstrømning i morkaken - noe som igjen gir bedre oksygen- og næringstilførsel til barnet. Oppreiste fødestillinger kan muligens forkorte både åpningstiden og utdrivningstiden
Varme i ulike former er også til hjelp for mange. Det kan være et varmt bad eller dusj, massasje med oljer en blir varm av, varmeflasker eller en varm klut på de vonde stedene, er alle gode teknikker for å holde smerten unna. Det er ikke økt fare for infeksjon knyttet til bad før/under fødselen
Ta med deg ledsager som kan gi "en hånd å holde i", og kanskje litt massasje? Ledsageren trenger ikke være barnefar, det kan like godt være en god venn eller et familiemedlem - det viktige er at det er en person som kan gi trygghet, oppmuntring og støtte under fødselen
Medisinsk smertelindring
Det er ikke et nederlag å måtte ty til smertestillende midler, selv om du har vært fast bestemt på å klare deg uten. Blir smertene for sterke, har dette uheldig virkning på fødselen, både for deg og for barnet. Blant annet fører sterke smerter til at du puster for fort, dette gjør igjen at blodets surhetsgrad forstyrres - noe som kan virke forstyrrende på både mor og barn. Sterke smerter gir ofte også kvalme, og er du kvalm, klarer du ikke spise noe særlig. Som ved alle store fysiske prestasjoner er det en fordel å ha litt "energi å gå på", dette gjelder selvfølgelig også fødsler!
Epidural smertelindring
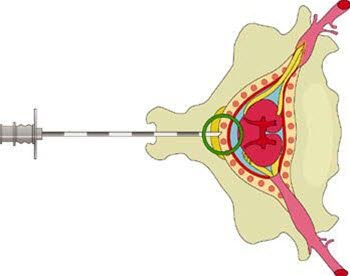
Dette er en type bedøvelse som settes inn via en nål/kateter mellom to ryggvirvler i ryggkanalen (figur), og som gir utmerket smertelindring i både åpningsfasen og i utdrivingsfasen. Ulempen er at denne typen bedøvelse bør gis av anestesilege, og den er derfor ikke tilgjengelig til enhver tid på alle fødeavdelinger.
Denne formen for bedøvelse kan gis når fødselen er kommet i gang. Det tar 10 til 15 minutter før den begynner å virke. Av og til kombineres epidural og spinal smertelindring. Spinalrommet ligger "vegg i vegg" med epiduralrommet og ved å tilføre smertelindrende stoffer i begge hulrommene kan virkningen forbedres.
Komplikasjoner kan oppstå som følge av selve prosedyren slik som infeksjoner eller utilsiktet punktering av den underliggende dura-hinnen som igjen hos en del fører til en kraftig hodepine. Alvorlige komplikasjoner er imidlertid sjelden. Tidligere så man en sammenheng mellom epidural smertelindring under fødsel og svakere sammentrekningene i livmoren, noe som igjen kunne føre til at fødselen tok lengre tid enn nødvendig. En mulig uheldig følge var økt sannsynlighet for at vakuum eller tang måtte benyttes for å hjelpe barnet ut. Med nyere teknikker brukes mindre mengde bedøvelsesmiddel, og risiko for vakuum- eller tang-forløsning synes ikke økt.
Animasjon av epiduralbedøvelse ved fødsel
Spinalbedøvelse
Spinalbedøvelse er som epiduralbedøvelse en form for ryggbedøvelse. Mens epiduralbedøvelsen settes i rommet utenfor ryggmargsvæsken, settes spinalbedøvelsen en tanke lenger inn - i det rommet der ryggmargsvæsken er. Spinalbedøvelse er enkel å utføre, virker raskt, er sjelden mislykket, det kan brukes meget små doser bedøvelsesmiddel og metoden gir utmerket muskelavslapning. Spinal smertelindring med ultralave doser med lokalbedøvelse og opioid anvendes ved fødsler der smerteintensiteten er høy og tidspunktet frem til fødsel kort. ved behov for smertelindring og forventet rask fødsel samt ved assistert fødsel ved hjelp av vakuum eller tang.
Lystgass
Pustes inn gjennom en maske. Ikke alle fødestuer/-avdelinger kan tilby lystgass. Gassen gjør deg mer avslappet, samt at den kan redusere smerten under riene. En fin ting med lystgass er at den virker hurtig, og at virkningen avtar tilsvarende hurtig. Det beste er derfor å puste inn lystgass like før og under riene. Brukt riktig har lystgass ingen vesentlige bivirkninger - den påvirker ikke barnet og forlenger heller ikke fødselen.
Opioider
Dette er en type smertestillende som vanligvis gis som sprøyte eller drypp direkte i en blodåre. Midlene er aktuelle for fødende som trenger smertelindring, men ikke ønsker eller ikke kan få epidural smertelindring. Virkningen kommer raskt.
Det tilstrebes å benytte et opioid med kortvarig effekt. Midler med langvarig effekt er sett å påvirke barnet i større grad. Det skyldes at barnet også får i seg disse stoffene, og det fører til at barnet verken puster eller suger så godt som det bør. Dersom barnet er påvirket av disse smertestillende midlene når det blir født, kan lege/jordmor gi barnet en sprøyte med "motgift" om det er nødvendig
Nerveblokade ("pudendalblokade")
Dette er en bedøvelse som settes med sprøyte på to steder i vagina. Den virker som en lokalbedøvelse og gjør dermed at en kjenner mindre av presset fra barnets hode. Denne type bedøvelse er særlig nyttig ved tang-, vakuum- og seteforløsning, og hvis større rifter må sys. Ulempen ved denne typen bedøvelse er at det blir vanskeligere å kjenne når en skal presse.
Lokalbedøvelse
Brukes først og fremst hvis du har fått rifter som må sys.
Beroligende midler
Gis i sjeldne tilfeller hvor den fødende er svært engstelig og urolig. Brukt i små doser er virkningen på barnet minimal.
Andre former for smertelindring
Disse metodene er uten kjente komplikasjoner eller bivirkninger, men effekten på fødselssmerter er utilstrekkelig vitenskapelig bevist. Metodene er uegnede ved langvarige og sterke smerter.
Steriltvannspapler
Dette er en teknikk som kan virke smertelindrende mot lave ryggsmerter i fødselens åpningsfase. Det sprøytes en liten mengde sterilt vann like under huden fire plasser på ryggen, dette er tenkt å stimulere kroppens produksjon av smertelindrende stoffer (endorfiner).
Transkutan elektrisk nervestimulering (TENS)
Her festes fire gummiplater på nedre del av ryggen. Gjennom å sende svake elektriske stimuli gjennom disse kan det oppnås en viss smertelindring, spesielt i første del av åpningsfasen. Den fødende styrer selv tilførselen av de elektriske stimuli ved å trykke på en knapp når rien starter. TENS er lite brukt i Norge. Dette skyldes hovedsakelig manglende bevis for effekten av denne metoden. TENS antas å være mest gunstig for dem som har ryggsmerter under fødselen.
Akupunktur
Ikke alle fødestuer/-avdelinger kan tilby denne formen for smertelindring. Jordmor eller lege som er trenet i akupunktur, kan gi tilbud om både beroligende nåler og smertestillende nåler. Det mangler god vitenskaplig dokumentasjon på metoden, men mange fødende som har prøvd metoden, synes akupunktur har vært til god hjelp.
Generelt råd
Det rådet som oftest gis, er å prøve uten smertestillende/bedøvelse. Det er uansett en stor fordel å vite hva en har å velge mellom dersom bedøvelse skulle bli nødvendig. Hvilke tilbud som er tilgjengelige ved de ulike fødselsavdelingene/fødestuene varierer. Dette er noe du kan spørre jordmor om.
Vil du vite mer
Dette dokumentet er basert på det profesjonelle dokumentet Spontan vaginal fødsel . Referanselisten for dette dokumentet vises nedenfor
- eHåndbok. Normal fødsel. Oslo Universitetssykehus. Sist oppdatert aug 2020. Siden besøkt 20.01.2021. ehandboken.ous-hf.no
- Macsali F, Kolås T, Sugulle M et al. Keisersnitt. Veileder i fødselshjelp. Norsk gynekologisk forening. Oslo: 2020. www.legeforeningen.no
- Findal-Drammen G, Hesvold KV, Reikvam DH. Virale infeksjoner hos gravide. Hepatitt B. Norsk gynekologisk forening. Oslo, 2020. www.legeforeningen.no
- Findal-Drammen G, Nodenes K, Kro GAB, Barlinn R. Virale infeksjoner hos gravide. Genital herpes. Norsk gynekologisk forening. Oslo, 2020. www.legeforeningen.no
- ACOG Committee on Practice Bulletins. ACOG practice bulletin. Clinicalmanagement guidelines for obstetrician-gynecologists. No. 82, June2007. Management of herpes in pregnancy. Obstet Gynecol 2007; 109: 1489-98. PubMed
- Wæhre T, Berntzen LD, Kran AMB, Findal-Drammen G. Virale infeksjoner hos gravide. Hiv. Veileder i fødselshjelp. Norsk gynekologisk forening. Oslo, 2020 www.legeforeningen.no
- Siegfried N, van der Merwe L, Brocklehurst P, Sint TT. Antiretrovirals for reducing the risk of mother-to-child transmission of HIV infection. Cochrane Database of Systematic Reviews 2011, Issue 7. Art. No.: CD003510. DOI: 10.1002/14651858.CD003510.pub3. DOI
- Dresang LT, Yonke N. Management of Spontaneous Vaginal Delivery. Am Fam Physician. 2015 Aug 1;92(3):202-8. PMID:26280140. PubMed
- Zhang J, Troendle JF, Yancey MK. Reassessing the labor curve in nulliparous women. Am J Obstet Gynecol 2002; 187: 824-8. PubMed
- Ashwal E, Livne MY, Benichou JIC et al. Contemporary patterns of labor in nulliparous and multiparous women. Am J Obstet Gynecol. 2020 Mar;222(3):267.e1-267.e9. doi: 10.1016/j.ajog.2019.09.035. Epub 2019 Sep 28. Erratum in: Am J Obstet Gynecol. 2020 Dec;223(6):918. PMID: 31574290.
- Ullensvang K, Sjøen GH, Sørbye IK et al. Smertelindring. Veileder i førselshjelp. Norsk gynekologisk forening. Oslo: 2020. Siden besøkt 22.01.2021 www.legeforeningen.no
- Anim‐Somuah M, Smyth RMD, Cyna AM, Cuthbert A. Epidural versus non‐epidural or no analgesia for pain management in labour. Cochrane Database of Systematic Reviews 2018, Issue 5. Art. No.: CD000331. DOI: 10.1002/14651858.CD000331.pub4. Accessed 20 January 2021. The Cochrane Library
- Neilson JP. Fetal electrocardiogram (ECG) for fetal monitoring during labour. Cochrane Database of Systematic Reviews 2013, Issue 5. Art. No.: CD000116. DOI: 10.1002/14651858.CD000116.pub4. DOI
- Patterson DA, Winslow M, Matus CD. Spontaneous vaginal delivery. Am Fam Physician 2008; 78: 336-41. American Family Physician
- Henry DE, Cheng YW, Shaffer BL, Kaimal AJ, Bianco K, Caughey AB. Perinatal outcomes in the setting of active phase arrest of labor. Obstet Gynecol 2008; 112: 1109-15. PubMed
- Bloom SL, Casey BM, Schaffer JI, McIntire DD, Leveno KJ. A randomized trial of coached versus uncoached maternal pushing during the second stage of labor. Am J Obstet Gynecol 2006; 194: 10-13. PubMed
- Roberts CL, Torvaldsen S, Cameron CA, Olive E. Delayed versus early pushing in women with epidural analgesia: a systematic review and meta-analysis. BJOG 2004; 111: 1333-40. PubMed
- Menez-Orieux C, Linet T, Philippe HJ, Boog G. Delayed versus immediate pushing in the second stage of labor for nulliparous parturients with epidural analgesia: a meta-analysis of randomized trials in French. J Gynecol Obstet Biol Reprod (Paris) 2005; 34: 440-7. PubMed
- Kemp E, Kingswood CJ, Kibuka M, Thornton JG. Position in the second stage of labour for women with epidural anaesthesia. Cochrane Database of Systematic Reviews 2013, Issue 1. Art. No.: CD008070. DOI: 10.1002/14651858.CD008070.pub2. DOI
- Laine K, Spydslaug AE, Baghestan E et al. Perinealskade og anal sfinkterskade ved fødsel. Veileder i fødselshjelp. Norsk gynekologisk forening. Oslo: 2020. Siden besøkt 22.01.2021. www.legeforeningen.no
- Jiang H, Qian X, Carroli G, Garner P. Selective versus routine use of episiotomy for vaginal birth. Cochrane Database of Systematic Reviews 2017, Issue 2. Art. No.: CD000081. DOI: 10.1002/14651858.CD000081.pub3. DOI
- Lundquist M, Olsson A, Nissen E, Norman M. Is it necessary to suture all lacerations after a vaginal delivery? Birth 2000; 27: 79-85. PubMed
- Kettle C, Dowswell T, Ismail KMK. Continuous and interrupted suturing techniques for repair of episiotomy or second-degree tears. Cochrane Database of Systematic Reviews 2012, Issue 11. Art. No.: CD000947. DOI: 10.1002/14651858.CD000947.pub3. DOI
- Begley CM, Gyte GML, Devane D, McGuire W, Weeks A. Active versus expectant management for women in the third stage of labour. Cochrane Database of Systematic Reviews 2015, Issue 3. Art. No.: CD007412. DOI: 10.1002/14651858.CD007412.pub4. DOI
- Soltani H, Poulose TA, Hutchon DR. Placental cord drainage after vaginal delivery as part of the management of the third stage of labour. Cochrane Database of Systematic Reviews 2011, Issue 9. Art. No.: CD004665. DOI: 10.1002/14651858.CD004665.pub3. DOI