Barneleddgikt - systemisk type
Barneleddgikt finnes i tre ulike former: Fåleddsykdom, flerleddsykdom og systemisk type. Den systemiske typen barneleddgikt starter med feber og allmenne symptomer, ofte før det blir tydelig at leddene angripes.

Sist oppdatert:
4. feb. 2019
Innhold i artikkelen
Hva er barneleddgikt?
Barnleddgikt, på fagspråket kalt juvenil idiopatisk artritt (JIA), er en kronisk sykdom som forårsaker betennelse i ett eller flere ledd (artritt), og hvor sykdommen starter før fylte 16 år. Her i Norge oppdages sykdommen hos omtrent 140 barn hvert år. Total har cirka 100 barn i en befolkning på 100.000 barneleddgikt. Det er dobbelt så mange jenter som gutter som rammes av sykdommen.

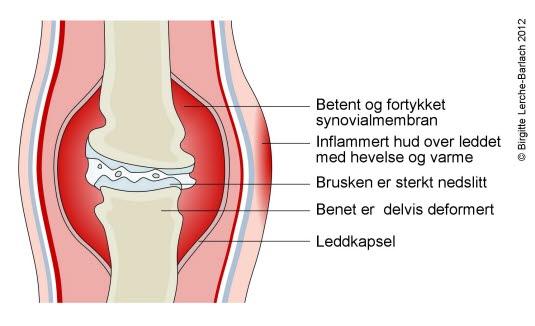
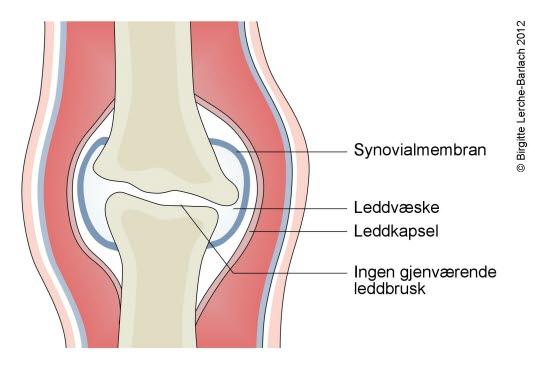
Det finnes tre hovedtyper barneleddgikt som arter seg forskjellig, både med tanke på symptomer, behandling og sykdommens forløp. De tre hovedtypene er
- Systemisk type
- Utgjør mindre enn 5 prosent
- Denne formen for barneleddgikt angriper ikke bare ledd, men også andre organ som hjerte, lever, lunger og lymfeknuter.
- Utgjør 25-40 prosent av alle tilfellene av barneleddgikt
- Kjennetegnes ved at 5 eller flere ledd er angrepet
- Utgjør noe over 50 prosent av alle tilfellene av barneleddgikt
- Kjennetegnes ved at 4 eller færre ledd er angrepet (oligo betyr få)
Flerleddstype (polyartikulær type) Fåleddstype (oligoartikulær type)
Symptomer
Systemisk form av barneleddgikt innebærer at det ikke bare er ledd som er angrepet, men også andre organ som hjerte og lever. Det som er typisk for denne formen er at sykdommen debuterer med vage og uspesifikke symptomer. I begynnelsen er ofte plagene fra leddene lite uttalte. Barnet vil være medtatt og ha svingende feber. Det er ikke uvanlig med røde utslett, oftest i nakken, over skuldrene, i armhulene, lysken eller over rompen. Etter hvert vil også hovne, varme og smertefulle ledd med nedsatt bevegelighet kunne ses.
Barneleddgikt kan også føre til vekstforstyrrelser rundt et betent ledd. Det kan føre til akse- og rotasjonsfeil, skjevstillinger. Generell veksthemning kan forekomme ved høy sykdomsaktivitet.
Årsak
Det er ikke kjent hva som er årsaken til barneleddgikt, men tilstanden regnes som en autoimmun sykdom. Man har funnet noen arvelige komponenter som er knyttet til økt risiko for utvikle sykdommen. JIA regnes likevel ikke som en arvelig sykdom, og det er sjelden at sykdommen rammer mer en ett familiemedlem.
Diagnostikk
Den systemiske typen barneleddgikt er preget av allmennsymptomer, et sykt barn med svingende feber. Leddsymptomene kan i starten mangle eller være svært sparsomme. Andre symptomer ved systemisk leddgikt er forstørret milt eller lever, hovne lymfeknuter, muskelsmerter, betennelser i lungehinner (pleuritt) eller hjerteposen (perikarditt).
Leddsymptomene kan være vage og leddsmertene lite framtredende. Tegn som kan gi mistanke om leddbetennelse er haltende gange, stivhet i ledd (spesielt om morgenen når barnet våkner), at barnet vegrer seg for å bruke en fot eller arm, eller at barnets aktivitetsnivå blir lavere enn vanlig. Morgenstivhet er vanlig. Utvikling av stive ledd skjer raskere enn hos voksne med leddgikt.
Mistenker legen at barnet kan ha barneleddgikt, vil videre undersøkelser gjøres av barnelege på sykehus.
En rekke andre tilstander kan gi liknende plager som det en ser hos barn med barneleddgikt. I sykehus vil det alltid være nødvendig å foreta undersøkelser for å utelukke andre årsaker til plagene. Blodprøver kan vise betydelig forhøyet blodsenkning (SR), økt antall hvite blodlegemer, økt mengde blodplater og nedsatt blodprosent (anemi). Prøver av beinmarg og av leddvæske er også aktuelle (suges ut ved hjelp av en sprøyte). Røntgenbilder blir undersøkt hos alle. MR-bilder kan også være aktuelle.
Undersøkelse hos øyelege er viktige for å utelukke regnbuehinnebetennelse (uveitt). Øyebetennelse forekommer hos 10-30%, er hyppigere blant jenter og er ofte uten symptomer. Det er nødvendig med regelmessig kontroll hos øyelege helt fram til 14 års alderen for å oppdage og behandle sykdom tidlig.
Behandling
Behandlingen er langvarig og tverrfaglig, det vil si at barn med barneleddgikt behandles av flere grupper helsepersonell (barnelege, fastlege, øyelege, fysioterapeut, ergoterapeut eller andre som kan hjelpe barnet).
Det finnes en rekke medisiner som kan brukes. Medisinene omfatter både betennelsesdempende midler, smertestillende medisiner, kortison, cellegifter, immundempende og såkalte biologiske preparater. Den medikamentelle behandlingen har gjennomgått store endringer de senere årene med sterkt forbedrede muligheter til å gi kontinuerlig god eller fullstendig sykdomskontroll. Særlig gjelder det de biologiske legemidlene. Hvilken behandling som er den beste, varierer fra tilfelle til tilfelle.
Fysioterapi og ergoterapi er viktig og kan forhindre eller bremse funksjonsnedsettelsen. Et egnet treningsprogram for barnet er ofte svært nyttig.
Andre hjelpetiltak
NAV kan gi flere typer stønad. Foreldre av barn med kronisk sykdom kan ha utvidet rett på omsorgspenger. Dette innebærer at foreldrene kan være hjemme med sykt barn inntil 20 dager hver (enslig forsørger inntil 40 dager) til og med det året barnet fyller 18. Ordningen må forhåndsgodkjennes av NAV.
Dersom sykdommen medfører ekstrautgifter som friske barn ikke har (utgifter til helsetjenester og legemidler regnes ikke med her), kan dere søke NAV om å få økonomisk støtte i form av grunnstønad. Dersom et privat pleieforhold foreligger, kan det være aktuelt med hjelpestønad.
Hjelpemiddelsentralen vil også kunne ha hjelpemidler for barnet.
Prognose
Det typiske forløpet av barneleddgikt er at det svinger mellom gode perioder med lite eller ingen plager, og perioder med mer uttalte plager. Hos noen går leddgikten over i løpet av barne- eller ungdomsåra, mens andre fortsatt plages i voksen alder. Årsakene til at sykdomsforløpet svinger, eller at sykdommen hos noen går over, er ikke kjent.
Hos ca. halvparten av alle med barneleddgikt blir sykdommen helt bra, eller i alle fall uten sykdomsaktivitet, etter noen år. Denne andelen er økende, sannsynligvis på grunn av at behandlingen nå er mer effektiv enn tidligere, og også fordi behandlingen starter tidligere.
En bør tilstrebe at barnet skal leve et mest mulig normalt liv. Dette gjøres best ved at barnet deltar i vanlig skolegang, og deltar i fritidsaktiviteter så langt det er mulig. I hjemmet bør barnet ha oppgaver på linje med andre i familien, men oppgavene må naturligvis tilpasses barnets plager.
Interesseforeninger og støtteapparat
- BURG, Barne- og ungdomsreumatikergruppe i Norsk Revmatikerforbund.
Dette dokumentet er basert på det profesjonelle dokumentet Barneleddgikt . Referanselisten for dette dokumentet vises nedenfor
- Petty RE, Southwood TR, Manners P, et al. International League of Associations for Rheumatology classification of juvenile idiopathic arthritis: second revision, Edmonton, 2001. J Rheumatol 2004; 31: 390-2. PMID: 14760812 PubMed
- Hashkes PJ, Laxer RM. Medical treatment of juvenile idiopathic arthritis. JAMA 2005; 294: 1671-84. PubMed
- Hashkes PJ, Laxer RM. Update on the medical treatment of juvenile idiopathic arthritis. Curr Rheumatol Rep 2006; 8: 450-8. PubMed
- Minden K, Niewerth M, Listing J, et al. Long-term outcome in patients with juvenile rheumatoid arthritis. Arthritis Rheum 2002; 46: 2392-2401. PubMed
- Oen K, Malleson PN, Cabral DA, Rosenberg AM, Petty RE, Cheang M. Disease course and outcome of juvenile rheumatoid arthritis in a multicenter cohort. J Rheumatol 2002; 29: 1989-99. PubMed
- Fantini F, Gerloni V, Gattinara M, Cimaz R, Arnoldi C, Lupi E. Remission in juvenile chronic arthritis: a cohort study of 683 consecutive cases with a mean follow-up of 10 years. J Rheumatol 2003; 30: 579-84. PubMed
- Packham JC, Hall MA. Long-term follow-up of 246 adults with juvenile idiopathic arthritis: functional outcome. Rheumatology. 2002; 41: 1428-35. PubMed
- Foster HE, Marshall N, Myers A, Dunklet P, Griffiths ID. Outcome in adults with juvenile idiopathic arthritis: a quality of life study. Arthritis Rheum 2003; 48: 767-75. PubMed
- Moe N, Rygg M. Epidemiology of juvenile chronic arthritis in northern Norway: A ten-year retrospective study. Clin Exp Rheumatol, 1998;16:99-101
- Songstad NT, Nordal E, Rygg M. Juvenil idiopatisk artritt - JIA. Generell veileder i pediatri. Norsk barnelegeforening. Revidert 2018. www.helsebiblioteket.no
- Prahalad S. Genetics of juvenile idiopathic arthritis: an update. Curr Opin Rheumatol 2004; 16: 588-94. pmid:15314499 PubMed
- Horton DB, Scott FI, Haynes K, et al. Antibiotic Exposure and Juvenile Idiopathic Arthritis: A Case–Control Study. Pedatrics 2015. doi:10.1542/peds.2015-0036 DOI
- Malleson PN, Mackinnon MJ, Sailer-Hoeck M. What to do with a positive ANA test? Pediatr Rheumatol online journal, May-June 2004. Accessed February 3, 2006, at:
- Songstad NT, Tylleskär K, Rygg M. Juvenil idiopatisk artritt - JIA. Generell veileder i pediatri. Norsk barnelgeforening. Revidert 2009.-
- Takken T, van der Net JJ, Helders PPJM. Methotrexate for treating juvenile idiopathic arthritis. Cochrane Database of Systematic Reviews 2001, Issue 4. Art. No.: CD003129. DOI: 10.1002/14651858.CD003129. DOI
- Foell D, Wulffraat N, Wedderburn LR, et al. Methotrexate withdrawal at 6 vs 12 months in juvenile idiopathic arthritis in remission: a randomized clinical trial. JAMA 2010; 303: 1266-73. Journal of the American Medical Association
- Lovell DJ, Ruperto N, Goodman S et al. Adalimumab with or without methotrexate in juvenile rheumatoid arthritis. N Engl J Med 2008; 359: 810-20. New England Journal of Medicine
- Lovell DJ, Reiff A, Ilowite NT, et al. Safety and efficacy of up to eight years of continuous etanercept therapy in patients with juvenile rheumatoid arthritis. Arthritis Rheum 2008; 58: 1496-504. pmid:18438876 PubMed
- Pascual V, Allantaz F, Arce E, Punaro M, Banchereau J. Role of interleukin-1 (IL-1) in the pathogenesis of systemic onset juvenile idiopathic arthritis and clinical response to IL-1 blockade. J Exp Med 2005; 201: 1479-86. PubMed
- Ilowite N, Porras O, Reiff A, et al. Anakinra in the treatment of polyarticular-course juvenile rheumatoid arthritis: safety and preliminary efficacy results of a randomized multicenter study. Clin Rheumatol 2009; 28: 129-37. pmid:18766426 PubMed
- Schoels MM, van der Heijde D, Breedveld FC, et al. Blocking the effects of interleukin-6 in rheumatoid arthritis and other inflammatory rheumatic diseases: systematic literature review and meta-analysis informing a consensus statement. Ann Rheum Dis 2013; 72: 583-9. pmid:23144446 PubMed
- Ruperto N, Lovell DJ, Li T, et al. Abatacept improves health-related quality of life, pain, sleep quality, and daily participation in subjects with juvenile idiopathic arthritis. Arthritis Care Res (Hobroken) 2010; 62: 1541-51. pmid:20597110 PubMed
- De Kleer IM, Brinkman DM, Ferster A, et al. Autologous stem cell transplantation for refractory juvenile idiopathic arthritis: analysis of clinical effects, mortality, and transplant related morbidity. Ann Rheum Dis 2004; 63: 1318-26. PubMed
- Guzman J, Oen K, Tucker LB, et al. The outcomes of juvenile idiopathic arthritis in children managed with contemporary treatments: results from the ReACCh-Out cohort. Ann Rheum Dis. 2014. doi: 10.1136/annrheumdis-2014-205372 DOI
- Ravelli A, Martini A. Juvenile idiopathic arthritis. Lancet 2007; 369: 767-78. pmid:17336654 PubMed
- Wallace CA, Giannini EH, Spalding SJ, et al. Clinically inactive disease in a cohort of children with new-onset polyarticular juvenile idiopathic arthritis treated with early aggressive therapy: time to achievement, total duration, and predictors. J Rheumatol 2014; 41: 1163-70. pmid:24786928 PubMed